إجراءات العمل التخصصية
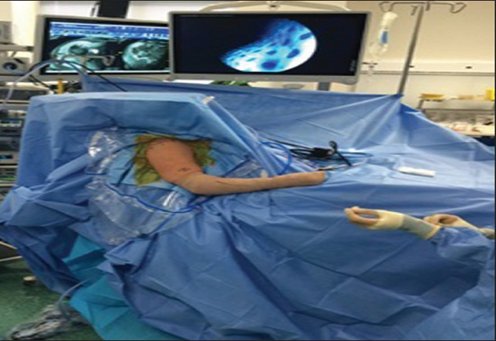
| Site: | EHC | Egyptian Health Council |
| Course: | دليل العمل الإجرائى التدخلات الإجرائية الخاصة للتمريض بقسم العمليات |
| Book: | إجراءات العمل التخصصية |
| Printed by: | Guest user |
| Date: | Monday, 23 December 2024, 4:31 PM |
Description
"last update: 5 Oct 2024"
Table of contents
- - التجهيزات قسم العمليات
- - التجهيزات الخاصة
- - المونيتور
- - العناية التمريضية لمريض يحتاج الى الصدمة الكهربائية D.C Shock
- - الأوضاع العامة للمرضى
- - عمليات الجراحه العامة
- - عمليات النسا والولادة
- - عمليات الانف والأذن والحنجرة
- - الأشعة فى مسرح العمليات
- - إرتداء الجاون الطبى
- - ارتداء القفازات المعقمة
- - إرتداء الجراح الجاون بواسطة التمريض المعقم
- - وضع الجوانتى للجراح
- - فتح صينية الأجهزة ولف الفوط والجاونات
- - فتح باكتة الخيط
- - فتح الباكتة المعقمة
- - تغطية المريض عامة
- - الطرق المثلى لتغطية المريض لعمليات معينة
- - وضع محاليل فى مكان معقم Transfering I.V. solutions into a sterile field
- - التشفيط من الممرات الهوائية
- - البذل الصدرى بنظام تحت الماء Water Seal Chest Draining System
- - كيفية التعامل مع أخذ عينات الباثولوجي من المريض فى غرفة العمليات
- - إجراءات التخلص من عضو أو جزء مبتور بالعمليات
- - مضاعفات العمليات الجراحية
- - التخلص من الجاون والقفازات بعد العملية Removing Gown & Gloves after the Surgery
- - أنواع النظافة لغرفة العمليات
- - نقل المريض فى حالة الوفاة من وحدة العمليات
- - الأدوية المستخدمة فى وحدة العمليات
- - المحاليل المستخدمة فى وحدة العمليات
- - الأدوات الجراحية
- - المراجع
- التجهيزات قسم العمليات
ينقسم جناح العمليات الى أربعة اقسام أساسية يخدم كل منها غرض معين :
1) الموقع الجغرافى :
◾ يجب أن يكون جناح العمليات فى موقع مناسب من جميع أقسام المستشفى حتى يسهل الوصول اليه.
◾ يراعى أن يكون بعيد عن أماكن التلوث.
◾ بعيد عن حرارة الشمس والرياح.
◾ مركزية المعدات والأجهزة يراعى تواجد الأجهزة والمعدات الخاصة فى كل غرف العمليات حتى نتجنب تكرار المعدات والأجهزة.
◾ حجم المستشفى ، كلما كانت المستشفى كبيرة بالنسبة لعدد الأسرة فيراعى زيادة عدد غرف العمليات أى ( 2 غرفة لكل 50 سرير ).
◾ عدد العاملين بجناح العمليات.
◾ يراعى أن تكون غرف العمليات واسعة حتى يسهل حركة العاملين بها.
◾ يراعى أن يكون العاملين بالعمليات ذو مهارة وكفاءة خاصة ويعمل لهم تدريب مستمر.
2) منطقة منخفضه الخطوره تشمل :
◾ غرفة تغير الملابس اطباء و تمريض بدوره مياه ( ذكور و اناث ) .
◾ منطقه تخزين النفايات .
◾ غرف اقامه الاطباء .
◾ مخزن الكهن .
3) المنطقة متوسطه الخطوره وتشمل كلاً من :
◾ غرفه تحضير المرضى.
◾ غرفه الافاقه .
◾ مكتب اشراف العمليات.
◾ مكتب الأطباء.
◾ حجرة لتخزين مستلزمات العمليات.
◾ إستراحة العاملين .
◾ غرفه الاجهزه و المناظير.
◾ صيدليه .
◾ غرف تخزين الآلات المعقمة.
◾ غرف تخزين الباكتات المعقمة.
◾ المنطقة الخاصة بإستقبال الآلات والأدوات المستعملة ولها مدخل خاص.
◾ غرف التحكم الرئيسيه ( كهرباء – غازات – IT )
◾ معدات الاطفاء و الحريق .
4) المنطقة عاليه الخطوره وتشمل كلاً من :
◾ غرف العمليات بأنواعها.
o يجب ان تكون غرف العمليات لها مخرج خاص لادوات المتسخه و المستخدمه .
o وجود خط سير مخصص للحالات العزل من و الى غرف العلميات .
محتويات غرفة العمليات :
◾ كشاف كهربائى عدد 2 إن امكن ( رئيسي و فرعي )من نوع خاص( لا ظلال ) وبه ذراع معقم سهل التحرك.
◾ ترابيزة عمليات ( سرير العمليات ): تتحرك فى كل الإتجاهات حسب نوع العملية.
◾ حامل للإكسسوار : وبه مسند للأرجل وللذراع وحزام جلد لتثبيت المريض ومساند صغير للرأس ومسند خاص لعمليات المخ ومساند للأكتاف.
◾ جهاز تخدير .
◾ ترابيزة كبيرة لوضع الآلات الخاصة بالعملية. (back table)
◾ ترابيزه تمساحه ( mayo table ).
◾ ترابيزة صغيره خاصة بالتخدير.
◾ جهاز مونيتور ( ملاحظه رقميه )
◾ جهاز شفاط كهربائى متحرك.
◾ جهاز كى كهربائى متحرك ( دياثرمى ).
◾ كراسى متحركة مستديرةبظهر و بدون ظهر.
◾ ميزان و سبوره بيضاء و لوحة إليكترونية بها ساعة عادية وساعة لتحديد وقت العملية.
◾ سلم معـدن صغير .
◾ حامل للمحاليل عدد 3.
◾ مضخه محاليل .( syringe pumb – infusion pumb )
◾ مدفئه محاليل .
تجهيزات خاصة :
غرفة عمليات الرمد :
◾ جهاز الجسم الزجاجى ( ثيركتومى )
◾ ميكرسكوب جراحى.
◾ كرسى متحرك خاص بالمكيروسكوب يعمل بالكهرباء.
◾ جهاز تبريد لعمليات الكتاركتا.
◾ أوتوكلاف كهربائى.
غرفة عمليات العظام :
◾ ترابيزة خاصة لعمليات العظام تثبت فى الترابيزة الاساسى. Ortho-
◾ جهاز أشعة سينية مكثقة C-Arm) ).
◾ تورنيكيه كهربائي او هوائي .
◾ ميكروسكوب جراحي .
◾ كرسى خاص بالمكيروسكوب.
◾ ان تكون الحوائط و الابواب مرصصه .
غرفة عمليات مخ وأعصاب :
◾ ان تكون ترابيزه العمليات تدعم كل الاوضاع الخاصه بكل حاله جراحيه .
◾ ميكروسكوب جراحي .
◾ كرسى خاص بالمكيروسكوب.
غرفة عمليات الانف والاذن :
◾ جهاز ميكرسكوب جراحى لعمليات الاذن.
◾ كرسى خاص بالمكيروسكوب.
◾ منظار حنجرى بالمصدر الضوئى.
غرفة المسالك البولية :
◾ منظار كامل مع المصدر الضوئى والكابلات و مضخه المحاليل .
◾ ترابيزه العمليات تكون متوافقه مع حالات الاسئصال و ازاله الارجل اثناء عمليات المناظبر .
◾ جهازدياثرم متوافق مع المناظير .
◾ جهاز لتفتيت حصوات .
◾ جهاز اشعه متنقل (c-arm) .
غرفة النسا والولادة :
◾ سرير للطفل مجهز للشفط والأكسجين.
◾ منظار جراحي .
غرفة عمليات القلب المفتوح :
◾ ماكينة القلب الصناعي( Heart lung machine ) ملحق بها ماكينه المياه .
◾ جهاز صدمات القلب الكهربائي ( DC shock and internal paddle ).
◾ جهاز حفظ دم المريض (Cell saver)
◾ جهاز تدفئة المريض ((Bair hugger
◾ جهاز قياس زمن التجلط (ACT)
◾ جهاز الموجات الصوتية على القلب + بروب منظار حنجري ((transeosophygeal echo
◾ جهاز قياس غازات الدم ABG.
تجهيزات غرف العمليات الخاصه بزرع الاعضاء البشريه:
حجرة العمليات ويُشترط فيها ما يأتى :
أ- تنطبق عليها معايير وتوصيف حجرة العمليات التي يصدر بها قرار من وزير الصحة، وكذلك معايير الجودة التي تحددها اللجنة العُليا لزرع الأعضاء البشرية.
ب- أن يتوافر بها الحد الأدنى من التجهيزات الطبية الآتية :-
◾ جهاز تخدير يعمل بكفاءة ومزود بجهاز تنفس صناعى مناسب.
◾ وجود أمبوباج بصفة احتياطية، وتوافر اسطوانات الأكسجين وأجهزة إعطائه، مع توافر أكثر من مصدر للأكسجين.
◾ جهاز مراقبة القلب الكهربائى.
◾ جهاز لقياس نسبة تشبع الأكسجين في الدم.
◾ جهاز لقياس ضغط ثانى أكسيد الكربون في هواء الزفير.
◾ جهاز لقياس ضغط الدم غير الاختراقى بصفة منتظمة كل خمس دقائق.
◾ جهاز علاج ارتجاف البطين علي شاشة منيتور، والأدوية اللازمة لعمل إنعاش قلبى / رئوى.
◾ جهاز شفط.
وفي حالة إجراء جراحات كبرى أو حالات حرجة، يجب أن يتوافر بالإضافة إلي التجهيزات السابقة ما يأتى :-
◾ جهاز لقياس ضغط الدم الإختراقى invasive blood pressure.
◾ ويجب أن يكون بجهاز التنفس الصناعى الخاص بجهاز التخدير وسائل إنذار متعددة عند حدوث خلل، ويعطى أنماطاً متعددة من التنفس الصناعى.
غرفة الإفاقة :
يجب أن تكون غرفة الإفاقة مُجهزة بالتجهيزات الآتية :
◾ أجهزة مراقبة لرسم القلب ونسبة تشبع الأكسجين في الدم و ضغط الدم.
◾ جهاز علاج ارتجاف البطين في متناول اليد.
◾ أمبوباج.
◾ جهاز شفط.
◾ جهاز صدمات كهربائي .
◾ ويجب أن يُشرف علي الغرفة طبيب تخدير.
المعمل :
يجب أن يتوفر في المعمل الداخلى بالمنشأة إمكانية عمل كافة التحاليل اللازمة لعمليات نقل الأعضاء، والتي تشمل ما يأتى :
◾ صورة دم كاملة.
◾ تحاليل كيمياء الدم.
◾ قياس مستوى الأدوية المُثَبّطة المناعية المختلفة بالدم حسب نوع المستخدم وتطويرها حسب الحاجة.
◾ إمكانية عمل توافق الأنسجة فبل الزرع.
◾ إمكانية عمل جميع التحاليل اللازمة لتشخيص العدوى، مثل الفيروسات المختلفة والبكتيريا والفطريات والطفيليات.
◾ إمكانية عمل جميع تحاليل المزارع الهوائية واللاهوائية ومزارع الدم وسوائل الجسم وخلافه.
بنك الدم :
◾ يجب أن يكون بالمنشأة الطبية بنك دم تخزينى علي الأقل، يتوافر فيه ما يأتى:
◾ ثلاجة دم ذوسعة كافية.
◾ مبرد للبلازما والكريو.
◾ جهاز الرج الآلى للصفائح الدموية.
◾ توافر نظام لعمل التوافق لفصائل الدم.
◾ سجلات لاستقبال وحذف الدم ومشتقاته.
◾ فريق عمل به طبيب حاصل علي الزمالة المصرية لنقل الدم أو ما يعادلها، يعاونه طاقم من الفنيين والسكرتارية.
وحدة الأشعة التشخيصية :
يجب أن يتوافر بالمنشأة الطبية وحدة متقدم للأشعة التشخيصية به الأجهزة الآتية :
◾ الأشعة السينية العادية، وأشعة الصدر، وجميع مناطق الجسم حسب الحالة.
◾ جهاز الموجات فوق الصوتية، به صلاحيةعمل الدوبلر والإيكو، إضافةً إلي الفحص النمطى، مع توافر إمكانية استخدام ذلك بحجرات العمليات والرعاية المركزة وحجرات المرضى، وتوافر أنواع مختلفة بالمجسات المطلوبة ذات ترددات مختلفة حسب الحاجة.
◾ جهاز أشعة متقدم ذو ذراع منحنى متحرك (CARM) يعمل به شاشة آلية للاستخدام في الأشعة التداخلية بحجرات العمليات وأثناء الجراحة.
◾ أجهزة أشعة لتصوير الشرايين بالصبغة، إما بالطرق التقليدية أو من خلال الأجهزة الرقمية.
◾ جهاز أشعة مقطعية حلزونية، وإمكانية دراسة تصوير الأعضاء بالفحص الثلاثى، وإمكانية أخذ عينات و خلافه.
◾ يُمكن الاستعاضة عن جهاز الأشعة المقطعية بتوفير جهاز متقدم للرنين المغنطيسى.
◾ السجلات الرقمية والإحصاء الطبى: يجب أن يتوافر بالمنشأة برنامج متقدم لحفظ ومعالجة واستدعاء المعلومات الطبية لجميع مرضى نقل الأعضاء، بما في ذلك جميع التحاليل والأشعات والصور والتقارير، بحيث يمكن تداول هذه المعلومات بين المنشآت الطبية ويسهل الاطلاع عليها، وذلك مع المحافظة علي خصوصيات المريض.
◾ يجب الربط الإلكترونى لبرنامج زراعة الأعضاء مع موقع اللجنة العُليا لزرع الأعضاء البشرية لسهولة الأداء وتعظيم الفائدة.
الاشتراطات الخاصة بزرع الأعضاء :
◾ بالنسبة للمنشآت التي تتولى عمليات الزرع للكُلى: يجب أن يتوافر بها فريق من الأطباء علي مستوى عال من التأهيل، يعاونه فريق من التمريض المدرب، وعدد من أجهزة الغسيل لا يقل عن ثلاثة، مع توافر إمكانية عمل الحد الأدنى من المناظير للمسالك البولية، مثل عمل منظار مثانة، واستخراج الدعامات، وتثبيت الأنابيب الكُلوية، وعمل منظار للحالب عند الحاجة ذلك.
◾ بالنسبة للمنشآت التي تتولى عمليات زرع الكبد والبنكرياس والأمعاء: يجب أن تتوافر بها وحدة مناظير متقدمة للجهاز الهضمى، تشتمل علي المنظار العُلوى والسفلى للجهاز الهجمى، وإمكانية علاج الدوالى عن طريق المنظار، وأن يتوافر بها إمكانية عمل منظار القنوات المرارية التشخيصى والتداخلى والعلاجى (ERCP).
◾ ولا يجوز عمل مركز لزراعة الأمعاء إلا للمنشآت التي سبق أن رُخص لها بعمليات زرع كبد، كما لايجوز عمل مركز لزراعة البنكرياس إلا في المراكز المُرخص لها بعمليات زراعة كبد أو كُلى.

- التجهيزات الخاصة
نموذج تجهيزات وإعداد غرفة عمليات
النوع | الصنـــــــــف | الوحدة | الكمية | |
الأثاث | - كشاف للسقف وله يد تحركه فى كل الإتجاهات |
|
| |
- ترابيزة عمليات كاملة بها (2 ذراع – 2 حامل) لرفع الرجل مخدة إسفنج - حلقة للرأس. |
|
| ||
- ترابيزة تمساح. |
|
| ||
- ترابيزة مستطيلة. |
|
| ||
- ترابيزة مربعة. |
|
| ||
- كرسى مستدير بقاعدة جلد بدون ظهر. |
|
| ||
- حامل لشاش البطن. |
|
| ||
- حامل لإكسسوار ترابيزة العمليات. |
|
| ||
- سلم معدن. |
|
| ||
- سبورة بها :(لوحة إليكترونية – ساعة – فانوس أشعة ). |
|
| ||
الأدوات | - طبق على حامل بعجل. |
|
| |
- تروللى لنقل المرضى بمرتبة جلد. |
|
| ||
- حامل للمحاليل. |
|
| ||
- كشاف نور متنقل ومزود بالبطارية. |
|
| ||
- سماعة طبيب. |
|
| ||
الأجهزة
| - شبكة غازات مركزية. |
|
| |
- جهاز منظم للمحاليل بالنقطة. |
|
| ||
- جهاز دياثرمى بالكهرباء. |
|
| ||
- جهاز شفط بالكهرباء. |
|
| ||
- جهاز صدمات كهربائي |
|
| ||
- جهاز تنفس صناعى بالكهرباء. |
|
| ||
- جهاز مونيتور بالكهرباء و به بطاريه. |
|
| ||
- جهاز قياس ضغط الدم. |
|
| ||
- جهاز تخدير كامل. |
|
| ||
- جهاز اشعه سينيه متحرك |
|
| ||
- جهاز تسخين بالمحاليل. |
|
| ||
مستلزمات طبية وجراحية | - سرنجات بلاستيك20 مل |
|
| |
- سرنجات بلاستيك 10 مل |
|
| ||
- سرنجات بلاستيك 5 مل |
|
| ||
- سرنجات بلاستيك 2 مل |
|
| ||
- سرنجات أنسولين. |
|
| ||
- فولى مقاسات. |
|
| ||
- قسطرة عادية نيلتون مقاسات مختلفة. |
|
| ||
- قسطرة سيلكون مقاسات. |
|
| ||
- قسطرة وريد مركزيه مقاسات. |
|
| ||
قسطرة شريانية مقاسات . |
|
| ||
- أنبوبة رايل مقاسات. |
|
| ||
- أنابيب شفط صدر. |
|
| ||
- أنابيب شفط دم ( للجروح ). |
|
| ||
- جهاز نقل دم. |
|
| ||
- جهاز نقل محاليل. |
|
| ||
- أنابيب حنجرية مقاسات. |
|
| ||
- جوانتيات معقمة مقاسات. |
|
| ||
- بتر فلاى ( فراشة ) مقاسات. |
|
| ||
- ممر هوائى مقاسات. |
|
| ||
- بلاستر. |
|
| ||
- باندايد ( مقاسات ). |
|
| ||
- أوبسايت مقاسات. |
|
| ||
- استراباد للجروح . |
|
| ||
- إليكترودز ( كبسولة رسم القلب ). |
|
| ||
- كيس جمع بول . |
|
| ||
- انابيب صدرية مقاسات مختلفة . |
|
| ||
- منظار حنجرى مع خافض لسان مقاسات. |
|
| ||
- بيتادين 10% لجلد مريض. |
|
| ||
- بيتادين 7.5 لغسيل الايدى. |
|
| ||
- كحول 70 – 90%. |
|
| ||
- فورمالين مخفف لحفظ العينات حتى التسليم. |
|
| ||
أدوات نظافة | - كلور وصابون . |
|
| |
- عربه تنظيف . |
|
| ||
- شفاط لسحب المياه داخل غرف العمليات . |
|
| ||
- فوط لتلميع الاثاث. |
|
| ||
- ادوات لتلميع الزجاج. |
|
| ||
- مساحة. |
|
| ||
السجلات التمريضية | - دفتر العمليات التى اجريت. |
|
| |
- دفتر اذن صرف أدوية. |
|
| ||
- دفتر لحجز العمليات ( مواعيد العملية ). |
|
| ||
- دفتر تحاليل الباثولوجى. |
|
| ||
-دفتر العينة المستأصلة. |
|
| ||
-دفتر تسليم وتسلم الحالات. |
|
| ||
-دفتر المنسوجات . |
|
| ||
دفتر الاحداث الغير متوقعة |
|
| ||
دفتر تسليم وتسلم عربة الطوارئ |
|
| ||
-دفتر النفايات. |
|
| ||
دفتر الاحوال التمريضية . |
|
| ||
دفتر التقارير الطبية . |
|
| ||
دفتر الصيانة وابلاغ عن عطل . |
|
| ||
- دفتر أشعة. |
|
| ||
- دفتر اذن صرف مخازن. |
|
| ||
- ورق علاج. |
|
| ||
- ورق مسطر. |
|
| ||
- كشكول لتسليم الاخطارات. |
|
| ||
- دفتر اخطار عمليات. |
|
| ||
- كربون. |
|
| ||
- دبوس ابرة. |
|
| ||
نموذج تجهيز غرفة الإفاقة إحتياجات ( 12 ) سرير
النوع | الصنـــــــــــــــــــــــــــــــــــــــــــــــــف | الوحدة | الكمية | |
الأثاث | - أسرة مجهزة متحركة بها حواجز على الجانبين . | عدد |
| |
- شبكة غازات مركزية . | مخرج |
| ||
- كرسى مستدير بقاعدة جلد بدون ظهر. | عدد |
| ||
- عربة ( للطوارئ ). | عدد |
| ||
حوض غسل ايدي . |
|
| ||
- ترابيزة صغيره متحركه . | عدد |
| ||
|
| |||
الأجهزة | - جهاز لتسخين المحاليل. | عدد |
| |
- جهاز لتنظيم المحاليل بالنقطة. | عدد |
| ||
- جهاز قياس ضغط الدم. | عدد |
| ||
- جهاز شفط متحرك. | عدد |
| ||
- جهاز صدمات الفلب. | عدد |
| ||
- جهاز تخدير كامل فى حالات الطوارئ إن امكن | عدد |
| ||
- حامل مجهز للطوارئ بأسطوانات الأكسجين. | عدد |
| ||
|
| |||
الأدوات | - سماعة طبيب. | عدد |
| |
- ترمومتر طبى. | عدد |
| ||
- حامل للمحاليل. | عدد |
| ||
- كشاف جانبى خاص. | عدد |
| ||
|
| |||
المهمات | - ملاية كبيرة. | عدد |
| |
- كيس مخدة. | عدد |
| ||
- مخدة. | عدد |
| ||
- مرتبة جلد للتروللى. | عدد |
| ||
- فوطة يـــد. | عدد |
| ||
|
| |||
مستلزمات طبية | - جيل k.y. | انبوبة |
| |
- بلاستر. | بكرة |
| ||
- كبسولة رسم قلب. | عدد |
| ||
- ممر هوائى مقاسات. | عدد |
| ||
- قساطر بلاستيك مقاسات. | عدد |
| ||
- جهاز وريد. | عدد |
| ||
- قسطرة وريد مركزيه مقاسات. | عدد |
| ||
- فراشة ( بترفلاى ) مقاسات. | عدد |
| ||
- منظار حنجرى مع خافض لسان | طقم |
| ||
- انبوبه تخدير حنجرية مقاسات. | طقم |
| ||
- كانيولا للوريد مقاسات. | عدد |
| ||
- سرنجات جميع المقاسات. | عدد |
| ||
نموذج تجهيز وإعداد غرفة مكتب العمليات
النوع | الصنـــــــــــــــــــــــــــــــــــــــــــــــــف | الوحدة | الكمية |
الأثاث | - مكتب استنلس ستيل معدن بأدراج. | عدد |
|
- كرسى مكتب بظهر جلد. | عدد |
| |
- كرسى بلاستيك بظهر بلاستيك. | عدد |
| |
- لوحة استعلامات الوميتال. | عدد |
| |
- تليفــــــــون. | عدد |
| |
الأجهزة | - جهاز استدعاء داخلى. | عدد |
|
نموذج تجهيز وإعداد غرفة إستراحة بالعمليات
النوع | الصنـــــــــــــــــــــــــــــــــــــــــــــــــف | الوحدة | الكمية |
الاثاث | - كرسى فوتية مبطن بالبلاستيك. | عدد |
|
- ترابيزة مستطيلة خشب. | عدد |
| |
- شماعة للحائط بلاستيك. | عدد |
| |
الأجهزة | - ثلاجة 8 قدم. | عدد |
|
- ثلاجة كولدير ( لتثليج المياه ). | عدد |
| |
أدوات | - أكواب زجاج. | عدد |
|
- صينية بلاستيك. | عدد |
| |
مهمات | - فوط يد مستهلكة | عدد |
|
- معطر | عدد |
| |
أدوات نظافة | - صابون سائل | ك |
|
- فوط صفراء. | عدد |
| |
- معدات تنظيف . | عدد |
|
توزيع هيئة التمريض بالعمليات لغرفة واحدة بالعمليات
الوصف | الفترة الصباحية | نوبتجية | سهرانة | ملاحظات |
التمريض المعقم | 1 | 1 | 1 | لكل غرفه عمليات عدد 2 تمريض ( معقم و مناول ) و لكل غرفه تحضيراو افاقه عدد 5 اسره عدد 1 تمريض |
التمريض المناول | 1 | 1 | 1 | |
تمريض افاقه | 1 | 1 | 1 | |
تمريض تحضير | 1 | 1 | 0 |
نظام جرد العهده بوحدة العمليات
الهدف :
◾ التأكد من صلاحية وسلامة التجهيزات والأدوات الآلات.
◾ إستكمال النقص.
◾ مراجعة حسابات المريض وتحصيلها قبل خروج المريض من المستشفى.
◾ إستبعاد الغير صالح منها أو ما تحتاج إلى إصلاح أو تكهين.
◾ التأكد من القيام بتوفير إحتياجات العمل لليوم التالى (ويشمل ذلك التعليمات أو الإستبدال أو التجهيزات الناقصة)
الإجراءات :
الجرد اليومى | الجرد الإسبوعى | الجرد السنوى |
لكل من الآلات والمهمات التى إستخدمت أثناء العمل وهى : - الأدوية - مستلزمات طبية مستهلكة - محاليل مطهرة - الأجهزة الكهربائية - معدات التخدير | - كشوف العهد المستخدمة بجميع أصنافها وإستكمالها.
- البونات وأذونات الصرف والإستعاضة عن المنصرف. | يتم الجرد السنوى على : جميع تجهيزات وحدة العمليات ويشمل ذلك : - العهد المستديمة من الآلات والأدوات والتجهيزات والمفروشات والأثاث... الخ. - المستلزمات الطبية. - الشرائح وأى أجزاء أخرى معدنية تم تركيبها. |
خط سير المريض بوحدة العمليات
◾ إستقبال المريض من القسم الداخلى فى المنطقة منخفضه الخطوره .
◾ ينقل المريض على تروللى العمليات بعد تجهيزه إلى غرفة تحضير المريض (تخديره).
◾ ينقل المريض من غرفة تحضير المريض الى غرفة العمليات بعد تخديره.
◾ ينقل المريض بعد إنتهاء وإجراء العملية إلى غرفة الإفاقة حسب طلب طبيب التخدير.
◾ ينقل المريض إلى القسم فى حالة الإفاقة التامة بدون مضاعفات.
فى حالة المضاعفات ينقل المريض الى حسب طلب طبيب التخدير .و التنسيق مع طبيب العنايه المركزه .الهدف من الدليل
- تأسيس نظم العمل بوحدة العمليات.
- تأكيد كفاءة الأداء لأفراد هيئة التمريض بوحدة العمليات.
- النهوض بالمستوي العلمي والفني لأفراد هيئة التمريض العاملين بوحدة العمليات.
- حماية العاملين من المخاطر المتوقعة بوحدة العمليات.
- تأكيد سلامة المرضى أثناء تواجدهم بوحدة العمليات.
الهيكل التنظيمي بوحدة العمليات
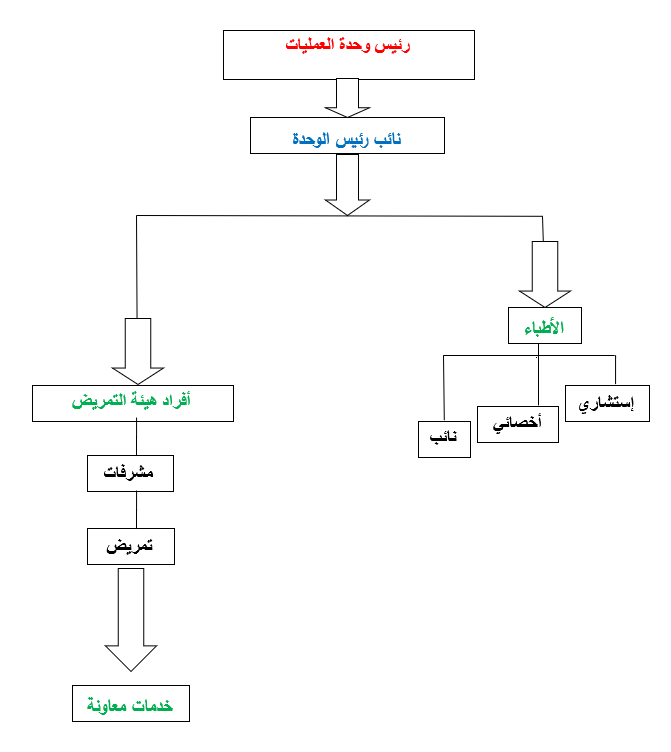
إجراءات العمل التخصصية
·
المونيتور
·
العناية التمريضية لمريض
يحتاج الى الصدمة الكهربائية
·
الاوضاع العامة للمرضى
·
عمليات الجراحه العامة
·
عمليات النساء والولادة
·
عمليات الانف والاذن
والحنجرة
·
قياس نسبة الاكسجين بالدم
·
إرتداء الجاون الطبى
·
ارتداء القفازات المعقمة
·
إرتداء الجراح الجاون
بواسطة التمريض المعقم
·
وضع الجوانتى للجراح
·
فتح صنية الأجهزة ولف الفوط
والجاونات
·
فتح باكتة الخيط
·
فتح الباكتة المعقمة
·
تغطية المريض عامة
·
الطرق المثلى لتغطية
المريض لعمليات معينة
·
وضع المحاليل فى مكان
معقم
·
التشفيط من الممرات
الهوائية
·
البذل الصدرى بنظام تحت
الماء
·
كيفية التعامل مع أخذ
العينات الباثولوجي من المريض فى غرفة العمليات
·
إجراء التخلص من عضو أو
جزء مبتور بالعمليات
·
مضاعفات العمليات
الجراحية
·
التخلص من الجاون
والقفازات بعد العملية
·
أنواع النظافة لغرفة
العمليات
·
نقل المريض فى حالة
الوفاة من وحدة العمليات
- المونيتور
التعريف :
جهاز المونيتور الطبي هو عبارة عن أداة طبية الكترونية تستخدم في الملاحظة الطبية ويتم إيضاح البيانات الفسيولوجية باستمرار علي شاشة هذا الجهاز.
الأنواع :
1- أجهزة الملاحظة التناظرية:
وكانت تستخدم في السابق حيث كان الجهاز يوضح رسم القلب فقط وبعد إجراء تعديلات التخصص عليها أصبح هناك جهاز مونيتور يقيس ضغط الدم وأخر لقياس النبض.وقدتم استخدام هذه الأجهزة علي نطاق واسع وساعدت علي إنقاذ حياة الكثير من البشر ولكن كانت هناك العديد من العوائق في طريقها مثل التداخل الكهربي،وعدم وجود إنذارات بالإضافة إلي كونها باهظة الثمن.
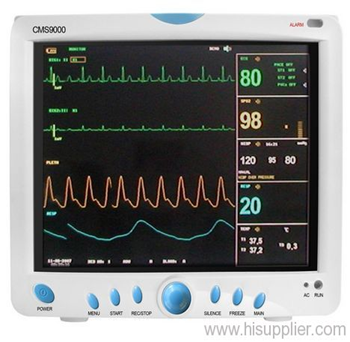
2- أجهزة الملاحظة الرقمية:
مع وجود تكنولوجيا معالجة الإشارات الرقمية digital signal processing تطورت المونيتورات الطبية بشكل كبير.وأصبحت كل الموديلات رقمية وأصبح لها ميزة التصغير وسهولة الحمل.وأصبحت معايريها تتكون مقياس النبض،مقياس نسبة الأكسيجين بالدم،ضغط الدم،درجة الحرارة،رسم القلب الالكتروني.
3- أجهزة الملاحظة الملحقة بجهاز تنظيم ضربات القلب:
غالبا ما تستخدم هذه الاجهزه في وحدة الاستقبال والطوارئ.وذلك لتوفير الوقت والجهد في نقل المريض من جهاز لأخر.
الاستخدمات :
1. قياس العلامات الحيوية
2. رسم القلب الالكتروني
3. قياس ضغط الدم عن طريق قطعة الضغط التي تلف حول زراع المريض.ويكون ضغط الدم الطبيعي120\80±20\15
4. قياس درجة الحراره عن طريق محولات الحراره وتكون الحرارة الطبيعية من36.5الي37.5
5. قياس نسبة الأكسيجين في الدم.

الافراد الاكثر استخداما :
1. مرضي وحدات الرعاية الحرجة.
2. مرضي وحدات الغسيل الكلوي.
3. مرضي غرف العمليات.
4. مرضي غرف الافاقه.
5. مرضي وحدات الاستقبال لحين تصنيفهم.
6. المرضي من الأطفال في وحدة الرعاية الحرجة لحديثي الولادة.
- العناية التمريضية لمريض يحتاج الى الصدمة الكهربائية D.C Shock
التعريف :
هو أعطاء المريض صدمة كهربائية على سطح القلب وذلك لأخماد البؤرة المتهيجة سواء كانت فى الأذين أو البطين وتكون فعالة جدا لو أستخدمنه خلال 15-20 ثانية من بدء حدوث Arrythmia ( عدم أنتظام ضربات القلب ).
وبذلك يتم تسكين البؤرة المتهيجة وأعطاء فرصة ( Sponde ) أو العقدة الجيب أذينية لأعطاء الشحنات الطبيعية .
ويستخدم الجول أو ألوان لقياس كمية الشحنات الطبيعية وتبدأ كأول جرعة(200جول ) ثانى جرعة ( 200 - 300 جول ) ثالث جرعة ( 360 جول ).
وصف الجهاز وكيفية تشغيله :
هو جهاز يقوم كمونيتور عادى بالإضافة إلى أعطاء شحنة.
- تحدد كمية الصدمة كما سبق ذكره .
- أختيار نوع الشحنة (Synchronized ) أى تخرج مع ((R .
وتستخدم فى حالات :
- رجفة الأذين - رعشة الأذين
أما فى الحالة الوحيدة التى يستخدم فيها Non synchornized فى حالة واحدة وهى VF رعشة البطين ولا يوجد بها R يوضع كمية كافية من الجيل على Paddels وعلى جلد المريض لتجنب حرق الجلد وأيضا يجب وضع Paddels المكتوب عليها sternum عند عظمة القص فى الجهه اليمنى لأعلى أسفل عظمة الترقوه. أما Paddelsالمكتوب عليها Appex عند قمة القلب تحت حلمة الصدر الأيسر.
الغرض من استخدام الجهاز :
· يستخدم لتصحيح عدم انتظام ضربات القلب
· التوقف التام اولمفاجىء لعضلة القلب
نظرية عمل الجهاز :
يعمل الجهاز علىاطلاق صدمة كهربائية من خلال طارتين تثبت على صدر المريض هذه الصدمة تجعل الخلايا العضلية (القلب)تنقبض لحظيا ويتم الحصول على الصدمة الكهربائية عن طريق تخزينها فى مكثف مصدر عال وتستمر عملية الشحن لعدة ثوانى حتى يسمع صوت الانذار ثم يفرغ المكثف فى خسم المريض من خلال الطارتين
اجراءت الامن والسلامة :
1_اجراءات خاصة بالجهاز:
· عزل كلى بين دائرة الداخل والخارج
· ان يكون على كل طارة مفتاح تفريغ
· ان يحتوى الجهاز على انزارصوتى ومرئىعندما يكون الجهاز المشحون
· ان يكون هناك تفريغ اتوماتيكى داخل الجهاز
2_اجراءات السلامة بالنسبة للمريض:
· لحماية المريض من الحروق يوضع كمية كبيرة من الجل
· الضغط الجيد على الطارتين حتى تلتصق لان تحريكها يسمح بوجود جل بين طارتين ويسمح بمرور تيار كهربائى بينهما ولايصل التيار الكهربائى
· عدم توصيل المريض على اى جهاز اخر اثناء استعمال الجهاز
3_اجراءات السلامة بالنسبة للمستخدم:
· تنظيف الطارتين من الجل
· عدم لمس المريض اثناء اعطاء الصدمة
· عدم تفريغ الشحنة فى الهواء او ملتصقاتان
· جهاز الصدملت الكهربائية وجل
· ادوات انعاش القلب الرئوى
الخطوات :
· اعرض صدر المريض
· ابدا بعمل انعاش القلب الرئوى
· ضع الجل علىبادلزوعلى جلد المريض لتجنب الحروق
· يتم ضبط الشحنة حسب اوامر الطبيب
· على عظمة القص فى الجهة الاعلى اسفل عظمة الترقوة من الجهة اليمنى (strenum) paddles - (Apex) paddles
· اضغط على زر الشحنة
· يتم رفع البادلز بعد اعطاء الشحنة
أنواع الصدمات :
non synchronized or defibrillation
Synchronized
or cardioversion
الفروقات بينها :
non synchronized or
defibrillation
صدمة كهربائية غير متزامنة ( 1يعني احنا نحدد وقت
بالضغط على تفريغ الشحنة الكهربائيةdeliver
نبدأ بثلاث صدمات متتالية J200 ,300 J. 360 J 2من الاقل للاكثر .. وتعاد بعد عمل CPR لمدة دقيقة يتغر الرذم
Synchronized or
cardioversion
صدمة متزامنة مع بداية الار ويف ....
1لانحدد وقت التفريغ ..نضغط على تفريغ ولكن الجهاز يختار الوقت المناسب
low joule ,,, احيانا من خمسين او مية جول 2
يجب اعطاء المريض جرعة مهدئة - يعطى صدمة ..
يتم اعطاء صدمة واحدة
دواعي الصدمة الغير المتزامنة .. Non synchronized
1- pulselss ventricular
tachycardia
ventricular fibrillation-2
دواعي الصدمة المتزامنة .. Synchronized
unstable tachycardia يقصد بها مجموعة من عدم انتظام دقات القلب بشرط ان يصاحبها انخفاض
بضغط الدم وهي :
1-Atrial fibrillation <<<< AF
2-ventricular tachycardia
3- supra ventricular
tachycardia <<< SVT
اما اذا كان الضغط طبيعي يجب البداية باعطاء الادوية مثل الديجوكسين
,,ادينوزين...آيسوبتين..كوردارون ... ومتى انخفض الضغط نتجة للصدمات المتزامنة.
الغلطة القاتلة والتي
تتكرر يوميا من غير رقيب ولاحسيب ,, حينما يظهر التخطيط (الاي سي جي ) رذم تسارع
بطيني (VT) ويتجة الطبيب لاعطاء صدمة غير متزامنة وهي non synchronized or defibrillation
قبل ان يشيك على النبض فهو عاملها وكأنها تسارع بطيني من غير نبض ولكن في الواقع
يمكن ان تكون تسارع بطيني مع وجود النبض ,,يعني كل التشخيصين يمثلهما تخطيط واحد
فالتسارع البطيني يدوون نبض تشخيص قاتل ,, والتسارع البطيني مع وجود نبض تشخيص ليس
خطير مرة لكن بعد الصدمة الخاطئة نحول التسارع البطيني من وجود نبض الى عدم وجود
نبض ونقتل المريض
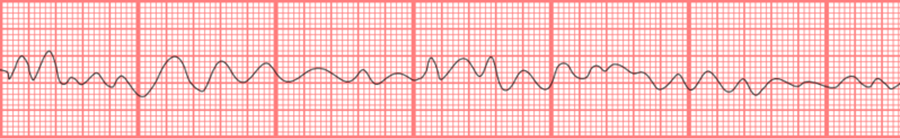
1. رجفان بطيني
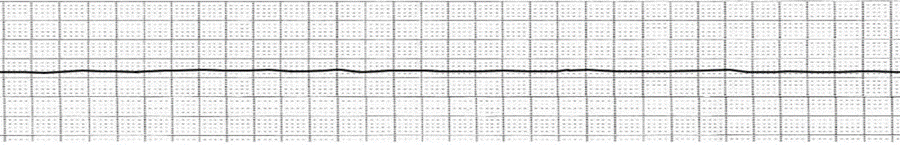
2-بعد الصعقة الكهربائية مباشرة ¢ 3-في حالة النجاح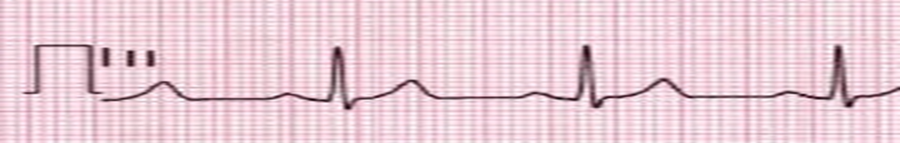
- الأوضاع العامة للمرضى
وضع الإستلقاء على الظهر
هذا هو الوضع هو الأكثر استخداماً :
1. يرقد المريض على ظهره فى وضع مستقيم ورأسه متجهاً لأعلى.
2. الأذرع على جانب الجسم بحيث تكون الأكتاف لأسفل.
3. تكون الأرجل متوازية غير متقاطعة وتكون الأقدام غير متلاصقة.
4. الرأس فى وضع مستقيم مع العمود الفقرى.
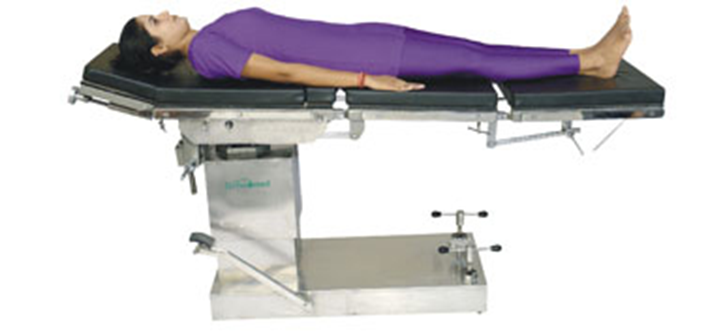
الاحتياجات المطلوبة:
لفافة للأنكل (مفصل القدم).
2 حامل للكوع.
حزام فوق الفخذ (عند الحاجة).
الخطوات :
1. ضع المريض على ترابيزة العمليات وذراعه بجانبه.
أ- الرجل مفرودة ومتوازية وفى خط مع الرأس والعمود الفقرى.
ب- الكعب موازى للعمود الفقرى.
ت- هذا يحقق الوضع الطبيعى للجسم ووضع مستريح.
ث- التأكد من عدم تقاطع الأرجل.
2. إذا كان حزام الأمان موضوع على ركبتى المريض
أ- يجب التأكد أن الحزام غير مشدود.
ب- فى حالة إذا كان المريض غير مخدر يجب شرح العملية حتى لا يخاف المريض .
3. أمن الذراع بحزام الكوع.
أ- التأكد من عدم دفع حزام الكوع بشدة على الكوع.
ب- التأكد من عدم دفع الأيدى تحت جسم المريض.
4. ضع لفافة المفصل تحت مفصل القدم ويكون القدم غير متلامس.
5. ضع مخدة تحت رأس المريض.
6. عند الحاجة يمكن وضع وسادة صغيرة تحت القطنية.
وضع الاستلقاء على الظهر مع مد الذراع
يستعمل هذا الوضع مع استئصال الثدى وعمليات الأطراف العليا واليد. وعندما يكون المريض تحت علاج بالمحاليل ويحتاج الطبيب المخدر للوصول إلى الذراع كثيراً.
يكون المريض فى وضع الاستلقاء على الظهر مع ذراع أو الإثنين ممتدين.
المعدات الإضافية المحتاج إليها:
حافة للذراع.
وسادة لهذه الحافة.
حزام لمفصل اليد.
الخطوات :
1. يكون المريض على الترابيزة وفى وضع الاستلقاء على الظهر والناحية المصابة على طرف الترابيزة.
- إذا شملت العملية الإبط يكون الذراع بالطرف الأسفل لحافة الذراع.
2. تأكد من ثبات حافة الذراع مع الترابيزة من الناحية المصابة.
3. ضع الذراع على الحافة الخاصة به واستعمل padding إضافى إذا لزم الأمر.
4. إحذر من الذراع أكثر من 45 درجة من الجسم.
5. يمكن استعمال حزام لمفصل اليد إذا سمحت العملية أو إذا كان الذراع ممتداً حتى يصل إليه الطبيب المخدر.
6. أدر وجه المريض ناحية الناحية المصابة واتركه للوراء.
7. تأكد من أن لا يكون للوجه على الناحية السليمة.
عمليات الكتف أو الجزء الخارجى الأمامى
يكون المريض على ظهره ولكن ترفع الناحية المصابة.
المعدات الإضافية المحتاج إليها :
كيس رمل صغير أو وسادة مستديرة للوضع تحت الكتف.
الخطوات :
1. يوضع المريض ويربط على الترابيزة بالطريقة المشروحة سابقاً.
2. ضع كيس رمل صغير أو وسادة مستديرة تحت الكتف المصاب وبهذا ترفع الكتفين عن الترابيزة ويكشف مكان العملية بطريقة صحيحة.
3. يمكن وضع حزام أمان على الفخذين.
4. يجب أن يستوى الكتفين والأرداف.
5. يمكن ترك الأذرع بجانب المريض مؤمنة بمساند الكوع موضوع بها الكوع.
6. استخدام وسائد إضافية عند الضرورة (إذا لزم الأمر) أو يمكن وضع الذراع على حامل الذراع أو رفعها فوق رأس المريض.
- الاحتياط من أن يكون تحريك الأذرع فى حدود حركتهم الطبيعية مع مرونة الكوع.
7. ضع وسادة تحت الرأس وحركها فى اتجاه واحد.
8. ضع وسادة تحت الأنكل وتحت القدم.
9. اضبط الأرجل برباط أمان فى وضع أسفل الركب.
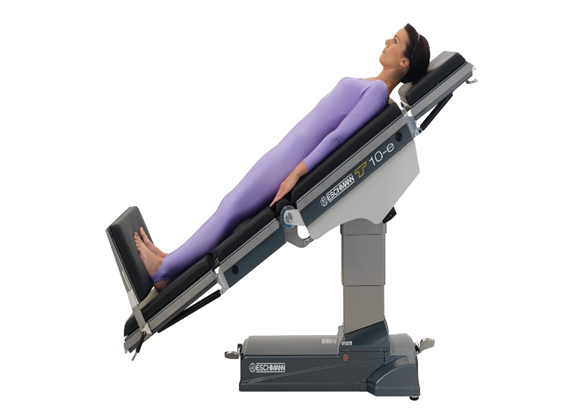
عكس وضع تريندلينبرج
هذا الوضع يستخدم لعمليات المرارة والقناة الصفراء حيث أنها تسمح لاحتساء البطن أن تسقط بعيداً عن الجزء العلوى من البطن معطياً مدخل لأعلى البطن.
أيضاً تستعمل فى حالات استئصال الغدة الدرقية لتساعد المريض على التنفس وتقلل من إمداد المنطقة بالدم.
يستلقى المريض على ظهره فى وضع مستقيم.
إمالة ترابيزة العمليات بحيث تكون الرأس فى وضع مرتفع عن الأرجل.
الاحتياجات المطلوبة:
لجراحة الغدد
2مسند للكوع حاجز القدم
حزام أمان وسادة رفيعة
وسادة للتقوس القطنى وسادة لمؤخرة الرأس (كحة)
لفافة لأسفل الركب أو وسادة تحت الرأس
الخطوات :
1. وضع المريض ويؤمن على ترابيزة العمليات بنفس الطريقة المشروحة فى الوضع المستقيم.
أ- استخدام مساند للكوع لحرية الأذرع.
ب- ضع وسادة تحت الرأس.
2. وضع أحزمة الأمان حول أرجل المريض وتحت الركبتان.
- إذا لم يكن المريض مخدر اشرحى له ماذا تفعلين.
3. اضبط لوح القدم بقاع تربيزة العمليات بزاوية 45 درجة بالنسبة للترابيزة – استخدام وسادات إضافية للضرورة.
4. وضع الوسادة تحت التقوس القطنى.
5. ضع لفافة تحت الركبتين.
6. تميل قدم المائدة لأسفل حسب احتياجات الجراح.
7. لاستئصال الغدة الدرقية ضع الوسادة الرفيعة أسفل الأكتاف وضع الوسادة تحت الرأس مع الكحكحة تحت الرأس.
8. يمكن ترك الأذرع بجانب المريض مؤقتة بمساند الكوع موضوع الكوع.
- استخدام وسائد إضافية عند الضرورة إذا لزم الأمر.
الاستلقاء على الوجه
هذا الوضع يستخدم فى عمليات الجزء السفلى للصدر، العمود الفقرى، الأرجل، وأحياناً فى المنطقة المستقيمة.
يرقد المريض على البطن مع وجود وسائد لدفع ثقله عن الصدر ليتمكن من التنفس.
الاحتياجات الإضافية:
شريط أمان.
وسادة لتحت المفصل (أنكل) والقدم.
لوح ذراع عند الحاجة.
حامل كوع عند الحاجة.
وسادة لتحت الرأس.
لفافة (رول) لتحت الإبط والصدر.
الخطوات :
1. عندما المريض وإخصائصى التخدير ليعطى الإذن بتحويل المريض بعناية وبطء يقلب على بطنه.
2. يقوم أخصائى التخدير لتحويل الرأس والأكتاف.
3. يقوم شخص تحت المقعدين (الحوض) والذراع الآخر فوق المقعدين ورفعه وقلبه فى موضعه.
4. يمسك شخص الأرجل ويقلبهم فى الموضع فى نفس الوقت مع الأكتاف والمقعدين.
5. الأذرع تبقى على جانب المريض ويجب أخذ الحذر ألا يكون ثقل المريض على ذراعه المنخفض.
6. وضع لفافة الأكتاف تحت الإبط وعند الصدر لرفع وزن الجسم عن البطن.
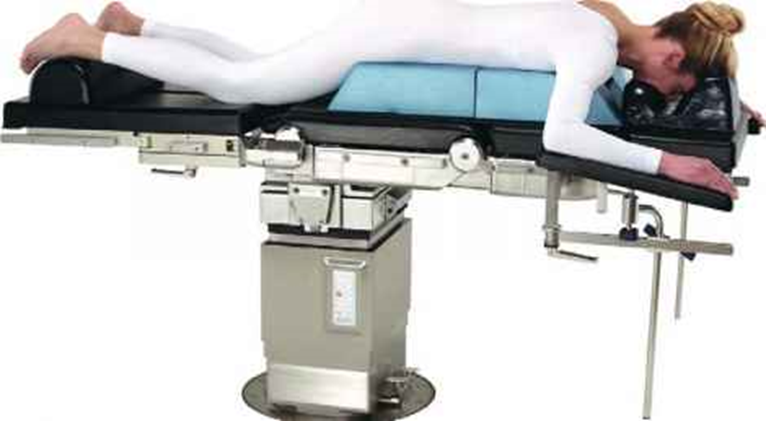
وضع الكلى (الجانب)
هذا الوضع يستخدم لعمليات الكلى والجانب.
المريض يكون فى الوضع الجانبى وتكون منطقة الكلى فوق منحنى ترابيزة العمليات.
عندما تكون المائدة منثنية تكون منطقة العملية ممتدة معطية أكثر تعرض. جسم المريض يكون مستقيم من الأكتاف حتى الحوض (المقعدة).
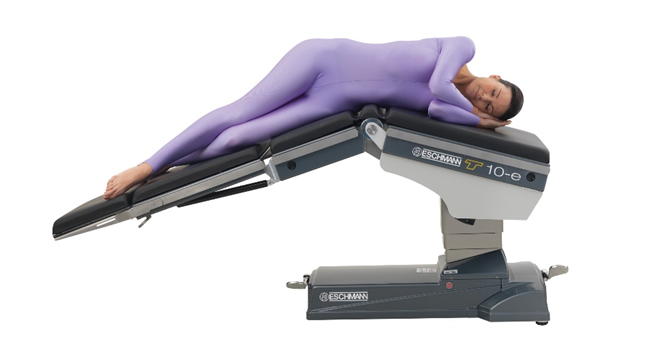
الاحتياجات الإضافية :
مسند للذراع
حزام أمان على الحوض (المقعدية).
1 وسادة بين الركبتان.
1 وسادة لبين المفصلين (الأنكل).
حزام أمان على الرجل السفلى.
الخطوات :
1. عندما يخدر المريض ويسمح أخصائى التخدير بتحويل المريض على الجانب الغير مصاب يكون الظهر عند حافة المائدة ومنطقة الكلى على منحنى المائدة.
2. يقدم طبيب التخدير لسند ولف الرأس والأكتاف.
3. يوضع الذراع تحت المقعدة والأخرى على المقعدة ويرفع المريض لأخذ وضعه.
4. ترفع الأرجل ويوضعوا بحيث تكون الرجل السفلى منثنية تحت الرجل العليا التى تكون مستقيمة (مفرودة).
5. توضع وسادة كبيرة بين الأرجل ووسادة تحت المفصل (الأنكل) لإراحته على ترابيزة العمليات.
6. أمن الأرجل بشريط أمان يوضع على الركبتان.
7. اليد السفلى مممتدة على مسند الذراع مبطن ومؤمن عند المعصم بحزام معصم.
8. اليد العليا ترفع وتثنى من عند الكوع وتوضع تحت رأس المريض.
9. وضع الوسادة تحت رأس المريض.
10. يوضع مسند للظهر لظهر المريض ويؤمن بالترابيزة.
11. استعمل وسادة إضافية إذا لزم الأمر.
12. ضع مسندا لصدر المريض من الأمام وأمنه بترابيزة العمليات.
- هذا المسند يجب أن يكون مبطن جيدا لتجنب كدمات الصدر.
13. أمن جسم المريض يوضع شريط آخر على المقعدة.
14. تثنى ترابيزة العمليات من المنتصف.
- إذا توفر رافع الكلى يمكن استعماله لرفع المساحة التى بين الضلوع وعظمة الحرقفى بالقدر المطلوب وتمال الرأس قليلاً لأسفل.
15. قبل قفل الجرح توضع ترابيزة العمليات فى وضع مستقيم لتسمح بتقارب الأنسجة.
وضع الشق الحصوى أو الوضع الظهرى العجزى
هذا الوضع يستخدم فى عمليات المهبل والشرج (المستقيم) وبعض منظار المثانة.
يرقد المريض على ظهره ومنطقة الأقدام على الجزء السفلى للمائدة بزاوية 90 درجة بالنسبة لجسم ترابيزة العمليات.
ركبتا المريض تثنى وتكون الأرجل فى وضع خارجى بالنسبة للحامل والقدم مدلاةمن الأحزمة.
الأرداف تجذب للأمام فى اتجاه حافة ترابيزة العمليات.
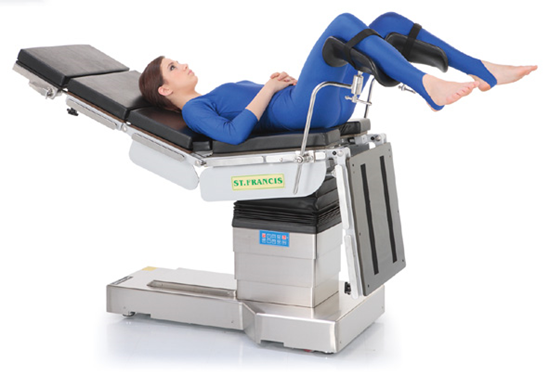
احتياجات إضافية :
2 حامل بأربطة (أحزمة).
2 وسادة صغيرة.
1 وسادة رأس.
2 حامل كوع.
الخطوات :
1. عندما يخدر المريض ويسمح إخصائى التخدير بوضعه فى الوضع المطلوب.
2. يرفع المريض على المائدة بحيث تكون الأرداف على منحنى المائدة بين القدم والجسم – التأكد من عدم وضع الأرداف على حافة المائدة.
3. ترفع أرجل المريض وتؤمن.
4. تثنى موضع القدم على ترابيزة العمليات لأسفل لأقصى حد – حتى تكون فى وضع زاوية مستقيمة بالنسبة لجسم ترابيزة العمليات.
5. كبديل قبل تخدير المريض تثنى منطقة الأقدام على المائدة لأسفل ويوضع المريض وأردافه عند حافة الترابيزة – تؤمن أرجل المريض على حومامل أخرى حتى نضع الأرجل فى الأحزمة بعد التخدير.
6. تثبت الحوامل فى الماسك فى إحدى جوانب المائدة – اضبط الحوامل بحيث يكون الإثنان بنفس الارتفاع وفى مواجهة بعضهما – التأكد من أن الماسك أمن جيدا.
7. يحتاج لشخصين لرفع الأرجل فى نفس الوقت.- امسك القدم بيد واسند الركبيان باليد الأخرى.
8. ضع الأرجل بعناية خارج الحوامل.
9. ضع القدم فى الأحزمة بحيث يكون رباط حول أخمص القدم ورباط حول معلم القدم (التأكد من أن الأربطة غير ملتوية).
10. ضع وسائد بين الأرجل والحوامل.
11. تثنى الأذرع على البطن وتؤمن ببطانية ملفوفة حول الكوع أو بمساند الكوع.
12. وسادة توضع أسفل (تحت) رأس المريض.
الاستلقاء على الظهر
المريض فى هذا الوضع عند فحص المهبل وإدخال القسطرة للمرأة.
يكون المريض مستلقى على ظهره.
الركبتان مثنيان.
الكعبتان منضمتان سويا.
المعدات المحتاج إليها:-
1 وسادة لتحت الرأس.
1 وسادة لتحت الركب (إذا احتاج الأمر).
الخطوات :-
1. يكون المريض فى وضع الاستلقاء على الظهر وذراعيه ومربوطين إلى البطن.
2. تكون الرجلين مثنيتين عند الركب والفخذين ناحية الخارج.
3. يقرب الكعبين حتى يكادا يتلامسوا وهم موضوعين على الترابيزة.
4. يمكن وضع وسادة تحت الركبتين.
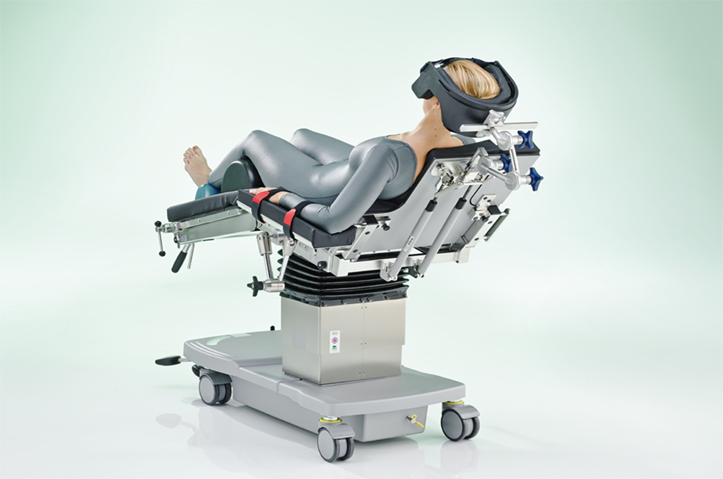
وضع فاولر
هذا الوضع يستخدم فى عمليات الجمجمة.
يوضع المريض نصف الجالس بحيث تكون ترابيزة العمليات مثبتة ومائلة للحصول على الوضع السليم.
الاحتياجات المطلوبة:
مسند للرأس
حزام أمان
وسادة كبيرة
مسند للقدم
الخطوات :
1. يوضع المريض على ترابيزة العمليات على ظهره على الجزء السفلى المنحنى فى المائدة.
2. تؤمن مسند القدمين فى نهاية الترابيزة ويرفع، احشى المسند بوسادة إضافية عند اللزوم.
3. اخفض القدم قليلاً عن ترابيزة العمليات حتى تكون الركبتين مثنيتان.
4. ارفع الجسم عن المائدة بزاوية 45 درجة بحيث يكون الظهر مرتاح.
5. ارفع الذراع عن الوسادة الكبيرة الموضوعة على حجر المريض.
6. أمن الأرجل بشريط أمان يوضع فوق الركبتان.
7. ضع مسند الرأس من أعلى المائدة حتى ترتاح رأس المريض عليه.
8. أمن الباقى بعناية على المائدة.
9. أمل رأس المائدة لأسفل لتجنب انزلاق المريض للأمام.
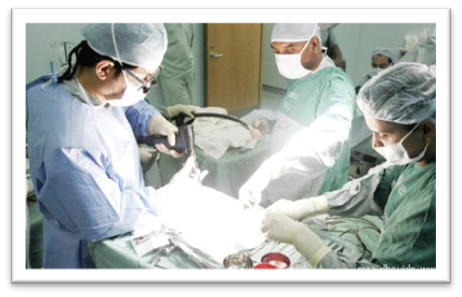
- عمليات الجراحه العامة
التعريف :
الجراحة هي إجراء يحدث فيه شق في الأنسجه او الاغشيه المخاطيه .
أنواع الجراحة :
تُصنف الإجراءات الجراحية عدة عوامل كمدى خطورة الحالة، نوع الإجراء، العضو أو الجهاز المراد معالجته ، الأدوات المُستخدمة كما يلى :
1- الجراحةالعادية : هي الجراحة التي تهدف لتصحيح حالة مرضية غير مهددة لحياة المريض، وعادة وتُجرى هذا النوع من الحالات بحسب طلب المريض وبحسب توافر الجرّاح والمرافق الطبية.
2- الجراحة الطارئة : هي الجراحة التي يتم إجراءها لإنقاذ حياة المريض ،المحافظة على أحد أطرافه أو لتمكين أحد الأعضاء من أداء وظائفه.
3- الجراحة الاستكشافية (التمهيدية) : يتم إجراء هذا النوع من العمليات لغرض تأكيد وتدعيم تشخيص الحالة المرضية.
4- الجراحة العلاجية : يهدف هذا النوع من العمليات إلى علاج حالات شُخصت مسبقا.
5- البتر: قطع أحد الأطراف أو الأصابع.
6- إعادة الزراعة : يتم خلالها وصل جزء من الجسم كان مقطوعا.
7- جراحات إعادة البناء: التي تهدف إلى إعادة بناء الأعضاء المشوهة أو المصابة.
8- جراحة التجميل : هي الجراحة التي تهدف إلى تحسين مظهر بعض الأنسجة غير المصابة.
9- الزراعة : يهدف هذا النوع إلى استئصال عضو أو طرف واستبداله بآخر من متبرع سواء كان إنسان ،كما يعتبر استئصال عضو من إنسان حي بغرض استخدامه في الزراعة نوع من أنواع الجراحة.
10- عندما تجرى عملية جراحية على عضو أو نسيج يتبع لجهاز ما فإن تلك العملية قد يطلق عليها نفس اسم هذا الجهاز ،كالجراحة القلبية (التي تُجرى على القلب) والجراحة الهضمية (التي تُجرى المسار الهضمي والغدد المساعدة له) والجراحة العظمية (التي تُجرى على العظام أو العضلات).
11- جراحة المناظير : يتم خلالها إحداث شقوق خارجية صغيرة لإدخال آلة صغيرة داخل تجويف الجسم كما في القسطرة. على النقيض هناك الجراحات المفتوحة التي تتطلب إحداث شقوق كبيرة للوصول إلى المنطقة المصابة.
12- الجراحة الليزرية : الليزر هو العامل الرئيسي لقطع الأنسجة في مثل هذا النوع من العمليات فيستخدم الليزر بدلا الأدوات الأخرى المتعارف عليها قديما لأداء نفس الوظيفة.
13- الجراحات المجهريه : يرتكز هذا النوع من الجراحة على المنظار حتى يتمكن الجرّاح من رؤية الأجزاء الصغيرة .
دور التمريض قبل العملية الجراحية :
للعملية الجراحية شروط قبل القيام بها من قبل الطاقم التمريضي وهي كالتالي:
1- تحضير ملف التمريض :
* توقيع المريض علي الاقرارات .
* صورة دم كاملة cbc .
* كيمياء الدم blood chemistry .
* تحليل البول .
* الأشعة .
*وظائف تنفس .
* أشعة الصدر .
* رسم قلب (تخطيط) .
2- تهيئة المريض :
* نفسيا .
العناية التمريضية لمرحلة ما بعد العملية مباشرة إلى خروج المريض من غرفة العمليات :
* التأكد من أن الغيار في مكانه وليس به نزيف أو تسرب ظاهر.
* التأكد من تثبيت أنبوبة الصدر جيداً, ومن توصيلها بوعاء التجميع.
* التأكد من وجود وعاء التجميع أقل من مستوى الصدر لانسياب السوائل.
* التأكد من عدم وجود أي عوائق خلال انتقال المريض إلى العناية المركزة.
* العمل الجماعي مع طبيب التخدير وفني التخدير من أجل سلامة المريض.
* تسليم تقرير بكامل المعلومات من قبل التمريض في العمليات للقسم المحول اليه .
محاولة إزالة / أو التخفيف من الإحساس بالألم من خلال :
* طمأنة المريض .
* تقييم مكان /وطبيعة / ودرجة الألم وإعطاء المريض العلاج الموصوف إذا أحتاج إليه..
* وضع المريض في وضعية مشابهة للجلوس لكي يساعد في عملية التنفس ويقلل من الإحساس بالألم .
* فحص مكان الجرح وملاحظة أي علامات تدل على وجود التهاب مثل (احمرار ,حرارة , تورم , عدم التئام الجرح ووجود بعض الإفرازات على الجرح ) .
- عمليات النسا والولادة
أنواعها :
1- الولادة القيصرية .
2- أستئصال الرحم
3- أستئصال المبيضين .
4- توسيع وكحت .
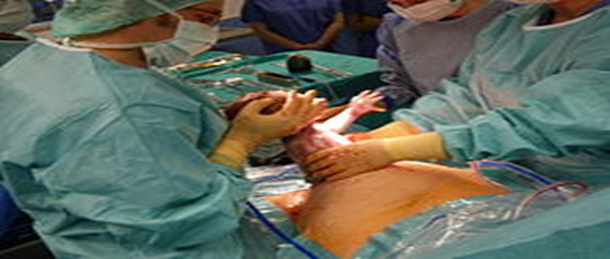
1- الولادة القيصرية
ولادة القيصرية هي نوع من أنواع الولادة غير الطبيعية، وفيها يقوم الجراح بعملية جراحية، حيث يتم فيها شق البطن والرحم لاستخراج الجنين عند تعذر الولادة الطبيعية، ويقوم بإجرائها جراح متخصص وهو "جراح التوليد". الجراحة القيصرية هي عملية جراحية حيث يتم إحداث شَق أو أكثر في بطن الأم والرحم لإنجاب طفل أو أكثر. يتم تنفيذ هذه العملية عندما تُعرِّض الولادة المهبلية حياة الطفل أو الأم أو صحتهما للخطر، يتم إجراء هذه العملية قبل ٣٩ أسبوع من الحمل .
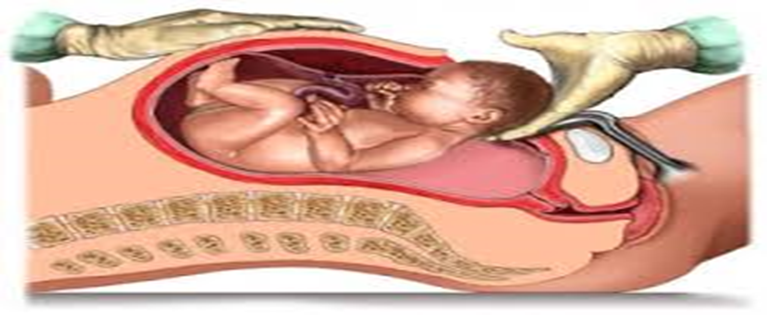
دواعي إجراء العملية القيصرية :
حينما تكون الولادة الطبيعية متعذرة حيث تحمل مخاطرة للأم أو الطفل من أهم الدوافع والأوضاع الموجبة لإجراء العملية القيصرية هي .
العوامل التي تعيق الولادة الطبيعية عبر المهبل مثل :-
- طول مدة المخاض.
- تمزق جدار الرحم و زيادة في ضغط دم لدى الأم أو الطفل بعد تمزق الغشاء السلوي زيادة في معدل ضربات القلب لدى الأم أو الطفل.
- مشاكل في المشيمة مثل( المشيمة المنزاحة، أو المشيمة الملتصقة).
- عدم فعالية طلق الولادة بعد مرور عدة ساعات على بدئها.
- مجيء الجنين بالعرض وتعذر الولادة بشكل طبيعي.
- تعسّر الولادة بسبب كبر حجم الجنينوزيادة وزنه (أكثر من ٤ كغ) وضيق حوض الأم.
- مشاكل في الحبل السري كالأوعية المتقدمة، والمشيمة المتعددة الفصوص والتي تتضمن المشيمة ذات الفصين والمشيمة ذات الفص الإضافي والمغرز الغلافي.
- تدلي الحبل السري.
- تعدد المواليد ( حمل السيدة لأكثر من جنين داخل الرحم ).
- إصابة الأم بالإيدز.
- إصابة الأم بأحد الأمراض الجنسية كالهربس والتي قد تنتقل إلى الجنين خلال الولادة الطبيعية عبر المهبل.
- تمزق سابق لجدار الرحم.
- جراحة قيصرية كلاسيكية سابقة (طولية).
دواعي أخرى مثل :
1- حدوث نزف دموي صاعق يهدد حياة المرأة خلال الولادة بسبب تمزق المشيمة أو اطراف المشيمة.
2- تسمم الحمل، ارتفاع ضغط الدم إلى درجات عالية تشكل خطراً على صحة الأم الحامل.
3- تخطي عمر الجنين أربعين أسبوعاً وعدم بدء الولادة.
4- عندما يهدد حياة الجنين خطر مما يستدعي ولادته قبل أن يموت في بطن أمه الحامل.
5- كسل الرحم وتوقف الطلق.
6- تعب المرأة وتوقفها عن الاشتراك الفعال في عملية الولادة.
7- إذا كانت المرأة بكرية وتعدت سن الخامسة والثلاثين والطفل مرغوب فيه إذ جاء بعد معالجتها من عقم طويل الأمد
هناك العديد من الخطوات التي يمكن اتخاذها أثناء العمليات في البطن أو الحوض لتقليل المضاعفات التي تحدث بعد العمليات، كحدوث الالتصاقات. هذه التقنيات و المبادئ قد تتضمن:
1- التعامل مع جميع النسج بعناية كبيرة .
2- استعمالات القفازات الخالية من البودرة .
3- الغيار على الجرح.
4- التحكم بالنزيف .
5- منع حدوث الالتهابات.
التعريف : استئصال الرحم
هو إجراء جراحي يتم فيه عملية جراحية لإزالة الرحم، تُجرى عادة على يد طبيب نساء.
وقد تشمل إزالة الرحم في العديد من الأحيان إزالة عنق الرحم، المبيضان، قناتا
فالوب. أنواعه : 1-
استئصال الرحم
كليًّأ (اسئتصال جسم، وقاع، وعنق الرحم؛ يدعى "استئصال كلي") 2-
جزئيًا (استئصال
جسم الرحم مع ترك عنق الرحم سليمًا؛ يدعى "اسئتصال الرحم فوق العنق"). ملحوظة
هامة : وهذا يؤدي إلى
ان تصبح المرأة التي تم لها عملية الاستئصال غير قادرة علي الحمل والإنجاب ،لذلك
لايتم هذا الإجراء الا أن يكون هناك سبب قوى لإجراء العملية مثل وجود تهديد مباشر
على حياة المريضة في وجود الرحم ولا يوجد أى بديل علاجى الا باجراء الاستئصال.
وتؤدي عملية استئصال الرحم أيضاً إلى توقف الدورة الشهرية, و اذا تم استئصال
المبيضين مع الرحم فسوف تشعر بأعراض فترة انقطاع الدورة (اعراض سن اليأس). يمكن
ازالة الرحم عن طريق عمل شق جراحى أسفل البطن أو عن طريق المهبل و في بعض الأحيان
يمكن إستئصال الرحم عن طريق المنظار. الأسباب : ·
إستئصال الرحم
ضرورية عندما يتم تشخيص سرطان عنق الرحم أو سرطان الرحم نفسه ، كذلك ينصح بها عند
حدوث سرطان بالمبيضين . ·
النزيف الرحمى
الشديد: في السابق كان هذا من الأسباب التي تدعو إلى ازالى الرحم و لكن مع ظهور الأشعة
التداخلية، يمكن وقف النزيف بالقسطرة وانقاذ حياة المريضة والرحم. ولكن عند
استمرار النزيف بشدةوغزارة أثناء الدورة الشهرية بدون معرفة أسبابه, يتم اجراء
ازالة الرحم. ·
هبوط الرحم أو
تدلي او سقوط أو تهدل الرحم (Prolapse of the Uterus). (أي بروز الرحم
خارج الحوض) قد يتطلب إجراء مثل هذه العملية كجزء من رفع وشد جدار المهبل . الأنواع : هناك ثلاثة انواع لعملية
استئصال الرحم : 1-إستئصال الرحم عن طريق المهبل يتم دون فتح
البطن ولايترك أثر واضح من الخارج يدل على أن المرأة أجرت عملية جراحية النوع
المسمى الجذري أو أساسي أو جوهري وفيه يتم إزالة الرحم وأعلى المهبل وقنوات فالوب
والمبايض مما يسبب انقطاعاً فورياً للطمث. وقد تترك المبايض في مكانها لتجنب حدوث
ذلك. 2- التام: الكلي
أو الكامل: وفيه يتم فقط إزالة الرحم وعنق الرحم ولايعني إزالة المبايض ,حيث يتم
إستئصال الرحم عن طريق البطن يعد أكثر العمليات شيوعاً ويتم إجراءها من خلال فتحة
في أسفل البطن عرضها 20 سم تقريباً. 3- أستئصال
الرحم عن طريق المهبل بمساعدة المنظار وذلك بعمل فتحات جراحية صغيرة في البطن
لإدخال المنظار منها ومراقبة الجراح الأساسي الذي يستأصل الرحم عن طريق المهبل
لغرض إنهاء العملية والتأكد من سلامة الأعضاء الداخلية. فقط يتم إزالة الرحم مع
الاحتفاظ بعنق الرحم للحفاظ على الإحساس الجنسي كما يظن أو يعتقد بذلك. يوجد أنواع من هذه
العملية بحسب الأعضاء التي يتم إزالتها وهي كالتالي : -إستئصال كامل
الرحم مع عنق الرحم وهذه العملية أكثر شيوعاً . -إستئصال الرحم
جزئياً مع الإبقاء على عنق الرحم مكانه . -إستئصال الرحم
مع عنق الرحم وجزء صغير من القسم العلوي للمهبل وبعض الأنسجة المحيطة بهما داخل
الحوض ، وهذه العملية يتم إجراءها فقط في حالات سرطان عنق الرحم . هدف العملية : الغاية من اجراء
جراحة استئصال المبيض هي ازالة احد المبيضين او كليهما، مع او بدون قنوات فالوب،
التي تشكل جزءا كبيرا ومركزيا من جهاز التناسل عند المراة. اسباب استئصال المبيض : 1-
سرطان المبيض. 2-
عند الشك بوجود مرض سرطاني في الاكياس
المبيضية، كجزء من عملية تشخيص خلل اخر في المبيض (تورم في المبيض مثلا)، امراض
الحوض مثل الالتصاقات (انتباذ بطانة الرحم)، 3-
عند تشخيص وجود تلوث في الحوض (الخراجات او
الداء الالتهابي الحوضي)، في حالة التعرض لالتواء المبيض الذي يسبب اضرارا دائمة
للمبيض، وكذلك لعلاج الامراض السرطانية الاخرى في الحوض مثل سرطان الرحم
وقنوات فالوب او سرطان عنق الرحم. 4-
سبب اخر يستدعي
اجراء جراحة استئصال المبيض، هو اتخاذ هذه الخطوة كاجراء وقائي – مثل منع الحمل
لدى النساء اللاتي لا يرغبن بالولادة مطلقا بعد ذلك – او للوقاية من الامراض
السرطانية لدى النساء المعرضات لخطر الاصابة بسرطان المبيض (حاملات الجين - BRCA). الاستعداد للعملية: -
قبل اجراء جراحة
ازالة المبيض بسبب السرطان، يتم بالعادة اجراء عدة اختبارات استباقية، بما في ذلك
تعداد الدم الشامل، فحص كيمياء الدم الذي يشمل واصمات الورم، اختبارات التخثر،
اداء الكلى، وتحليل البول. -
عادة، يتم ايضا
اجراء فحص من اجل الكشف عن سرطان عنق الرحم - مسحات عنق الرحم PAP -
جهاز الامواج
فوق الصوتية (الاولتراساوند). -
في بعض الحالات
تكون هنالك حاجة للتصوير المقطعي المحوسب (CT)، او التصوير
المقطعي البوزيتروني (CT – PET) من اجل التحقق من مدى انتشار الورم. 4-التوسيع والكحت Dilation and Curettage يتم عملية تفريغ
لمحتويات الرحم وذلك لأيقاف النزيف وأخذ عينة للتحليل . الأسباب 1-
يستخدم التوسيع
والكحت في تشخيص وعلاج العديد من أمراض النساء مثل عدم انتظام الطمث(الدورة
أشهريه) أيا كانت صورته (زيادة الدم المفقود أثناء الدورة، قلة الدم ,أو زيادة عدد
الدورات عن المعتاد). 2-
كذلك يتسخدم الكحت في ازلة الزيادات في بطانه
الرحم والتي تنتج عن بعض الأمراض مثل تكيس المبايض الذي يسبب اضطرابات هرمونيه
تؤدى إلى زيادة نمو بطانة الرحم. 3-
يستخدم الكحت في
ازالة أسباب النزيف المهبلى اللأخرى مثل الأجهاض الخفى أو المفقود(عدم نزول الجنين
بالرغم من وفاته داخل الرحم),و أيضا نزيف ما بعد الولادة والذي يسببه عدم نزول
المشيمة أو جزء منها بعد الولادة. 4-
يستخدم الكحت في
اجراء حالات الأجهاض العلاجى.2- أستئصال الرحم
3- أستئصال
المبيض
هدفان رئيسيان : استئصال كامل
الوَرَم وكل نسيج الثدي من أحد الثديين أو كليهما. تفحّص العُقد
اللمفيّة في الإبط للتأكُّد من عدم انتشار الورَم إليها. هُناك عدّة أنواع من
استئصال الثدي. وهي تتضمّن : 1-
استئصال الثدي
الجذري المُعدَّل. 2-
استئصال الثدي
البسيط، أو التامّ. 3-
استئصال الثدي
مع استبقاء الجلد. 4-
استئصال الثدي
مع استبقاء الحَلَمة. يهدف
استئصال الثدي البسيط، أو التامّ لاستئصال كامل الثدي. ويتضمّن هذا نسيج الثدي
والجلد والحلمة والهالة. يزيلُ استئصال الثدي مع استبقاء الجلد كل نسيج الثدي
والحلمة والهالة. ولا يُستأصلُ جلد الثدي. ويُتبعُ هذا النوعُ من الجراحَة فوراً
بجراحة إعادة بناء الثدي. لا يزيل استئصال الثدي مع استبقاء الحَلَمة إلا نسيج
الثدي. ولا يُستأصل الجلد والحلمة والهالة وعضلات الصدر. ويُتبعُ هذا النوعُ من
الجراحَة فوراً بجراحة إعادة بناء الثدي. قد يُجرى استئصالُ الثدي أحياناً حتى ولو
لم تكن المرأة مُصابة بسَرطان الثدي. استئصالُ الثدي الوقائي أو المُقلّل للخطورة
هو استئصال كلا الثديين لتقليل خُطورة سَرطان الثدي. وهو لا يُجرى إلاَّ عند
النساء ذوات الخُطورة المُرتفعة جداً للإصابة بسرطان الثدي. ملحوظة هامة : قد يُعطي الجراح
قبل العملية بعدّة ساعات حُقنة قُرب الوَرَم. وتكون الحقنةُ إمَّا صِبغة زرقاء
خاصّة أو صبغة آمنة نشيطة شُعاعياً. تُساعدُ الصّبغة الجراح على معرفة أيّ العُقد
اللمفية عليه استئصالها. يُجرى شقٌّ أو اثنان، وفي كل أنواع استئصال الثدي،
تُستأصل عُقَدة لمفية واحدة على الأقل. خلال الجراحة، تُستأصلُ العُقدُ اللمفية
التي التقطت الصبغة، وتُرسَل إلى المُختبر لإجراء الفحوص. إستئصال الثدي
- عمليات الانف والأذن والحنجرة
أنواعها :
1- أستئصال اللوزتين .
2- اللحمية .
3- توصيل أنابيب بالأذن
4- ترقيع طبلة الأذن .
اللوزتين واللحمية
اللوزتين هى قطعة من الأنسجة بحجم اللوز على كل جانب فى الجزء الخلفى من الحلق ، ستتمكنين من رؤيتهم. أما اللحمية فهى أنسجة مماثلة لكنها فى الجزء الخلفى من الأنف ولا يمكن رؤيتها عند النظر فى الفم . كل من اللوزتين واللحمية يساعد على حماية الجسم من الجراثيم . هناك أجزاء كثيرة من الأجهزة فى الجسم التى تحمينا من الجراثيم ، لذلك سوف يظل طفلك محمى بشكل جيد دون اللوزتين واللحمية .
أسباب :
1- صعوبة فى التنفس وفى النوم بالليل بسبب تضخم اللوزتين واللحمية .
2- صعوبة فى البلع عند تضخم اللوزتين .
3- إلتهابات وعدوى متكررة فى اللوزتين .
4- خراج فى واحدة أو كلتا اللوزتين .
عملية أنابيب الأذن
حيث أن تلك الأنابيب تثبت في طبلة الأذن فتوصل الأذن الخارجية بالأذن الوسطى، ووظيفة تلك الأنابيب الأساسية هي تهوية الأذن الوسطى بسبب تعطل وظيفة قناة استاكيوس التي تصل الأذن الوسطى بمؤخرة الأنف (البلعوم الأنفي). ولحماية الأذن من الماء في حالة وجود أنبوب بها، يجب وضع قطعة من القطن في فتحة الأذن الخارجية لقفلها جيداً ثم ندهن عليها من الخارج طبقة من الفازلين أو أي كريمات اليد المستعملة.
إصلاح طبلة الأذن
هو إجراء العمليات الجراحية المستخدمة لإصلاح ثقب أو تمزق في طبلة الأذن (الغشاء الطبلي) ، ويمكن أيضا أن تستخدم لإصلاح أو استبدال ثلاثة عظام صغيرة وراء طبلة الأذن (العظيمات)
طبلة الأذن هي غشاء رقيق بين الأذن الخارجية والأذن الوسطى الخاص بك وهي تهتز عندما تضرب الموجات الصوتية عليها ، و قد تسبب عدوى الأذن ، والجراحة ، أو الصدمة تلف طبلة الأذن الخاص بك أو عظام الأذن الوسطى التي يجب تصحيحها عن طريق الجراحة ، الأضرار التي لحقت هذه الأجهزة يمكن أن تؤدي إلى فقدان وزيادة خطر التهابات الأذن و السمع
أنواع عمليات ترقيع طبلة الأذن :
ترقيع الطبلة :
إذا كان الثقب أو التمزق في طبلة الأذن الخاص بك هو صغير ، فإن طبيبك قد يحاول أولا ترقيع الفتحة مع استخدام هلام أو الأنسجة ورقية تشبه الهلام ، يأخذ هذا الإجراء من 10 إلى 30 دقيقة .
ملحوظة هامة :
سوف يقوم الجراح باستخدام الليزر للإزالة بعناية أي نوع من الأنسجة أو الندبات من الأنسجة الزائدة التي تراكمت في الأذن الوسطى ، ثم سيتم أخذ قطعة صغيرة من الأنسجة الخاصة بك من الوريد أو في عضلات الغمد ووضعها على طبلة الأذن الخاصة بك لإغلاق الثقب ، سوف يقوم الجراح إما من خلال الذهاب لقناة الأذن لإصلاح طبلة الأذن ، أو عمل شق صغير وراء أذنك والوصول إلى طبلة الأذن الخاصة بك بهذه الطريقة ، وهذا الإجراء يأخذ ساعتين إلى ثلاث ساعات .
شق بعظيمات الأذن :
إذا تضررت عظام صغيرة ثلاثة من الأذن الوسطى عن طريق التهابات الأذن أو الصدمة ، فإن الجراح أيضا سيقوم بالإصلاح .
- الأشعة فى مسرح العمليات
الأدوات التى يحتاجها :
مرايل واقية للفريق العامل فى غرفة العمليات ، يجب أن يكون التمريض المعقم الذي يناول الجراح يرتدى أيضاً المريلة الواقية وكذلك باقى الفريق الطبي .
وحدة جهاز الأشعة وهى وحدة متنقلة جهاز التليفزيون الذى يظهر فيه صورة الجزء المصور بالأشعة .
أغطية معقمة وذلك يعتمد على نوع الأشعة المأخوذة والمصورة .
الخطوات :
1. الأشخاص المعقمين للجراحة يجب عليهم إرتداء المريلة الواقية من الإشعاع ( وذلك للوقاية من التلوث للأيدى بعد تطهيرها والذراعين ).
2. الجاون المعقم ، الجاونتى كل ذلك على حسب الخطوات .
3. يجب توافر المريلة الواقية فى غرفة العمليات للأشخاص المساعدين فى العملية (وذلك لأن التعرض الزائد للإشعاع يؤدى صحة الأشخاص العاملين بالمستشفى وهو قاتل ويشوه الأجنة بالنسبة للسيدات الحوامل).
4. إذا لم توجد أشعة أخرى يجب تصويرها فى غرفة العمليات يجب إرجاع جهاز الأشعة المتنقل إلى المخزن الخاص به أو وحدة الإشعاع وكذلك الأغطية الواقية المستخدمة.
5. وحدة الأشعة يجب أن تكون معروفة وتعلم الأشخاص بأنها ستكون فى ضمن لستة العمليات لكى يأخذوا إحتياطاتهم.
6. التأكيد على الفنى للتأكد من وجوده أولاً وتوافر المستلزمات الواجب توافرها.
7. التأكد من وجود المستلزمات الواجب توافرها لآداء عمل الأشعة بكفاءة.
- إرتداء الجاون الطبى
الإحتياجات المطلوبة :
جاون معقمة / فوطة معقمة .
الخطوات :
1. بعد غسل الأيدى أدخل غرفة العمليات :
أ- خذ فوطة معقمة. ( لمنع أطراف الفوطة من لمس أشياء غير معقمة ).
ب- إرجع خطوات بعيداً عن الترابيزة ومد الذراعيين ممسك بالفوطة بعيداً عن الجسم .
2. إبدأ فى تنشيف الايدى والسادعدين بالضغط بالفوطة على الجلد
3. الأيدى والساعدين أن يجب يجففوا بعناية قبل إرتداء المريلة المعقمة.( الماء المبلل سوف تلوث الرداء المعقم ).
أ- إبتدئ بإحدى نهايات الفوطة المعقمة وإستخدامها لإحدى الأيدى والساعدين
ب- إستخدم نهاية الفوطة العكسية لليد والساعدالآخر
ت- إحذر تلويث الفوطة .
ث- نشف لأعلى من اليد إلى المرفق .
ج- لا ترجع أبدأ من الخلف إلى الأمام أى من المرفق إلى اليد. (الماء فى الجلد المبلل سوف تلوث الرداءالمعقم ).
4. خذ الجاون مع الرجوع للخلف بخطوات من الترابيزة.
أ- مد الساعدين وأمسك المريلة بعيداً عن الجسم وبعناية إبحث عن رباط العنق .
ب- إمسك الجاون عند العنق من الاخر.
5. إبحث عن فتحات الكم دون لمس الرداء من الخارج أو الداخل نفس الوقت .
- لا تضع الأيدى كاملة فى الكم .
6. التمريض المناول يجب ان يتجه إلى مرتدى الجاون من الخلف .
· الوصول إلى داخل الجاون من عند الأكتاف لشد الرداء فوق الأكتاف .
· لكن الأيدى مغطاه بالأكمام.
· كل أربطة الجاون تربط دون لمس الجاون والإمساك بجزء صغير من الرباط .
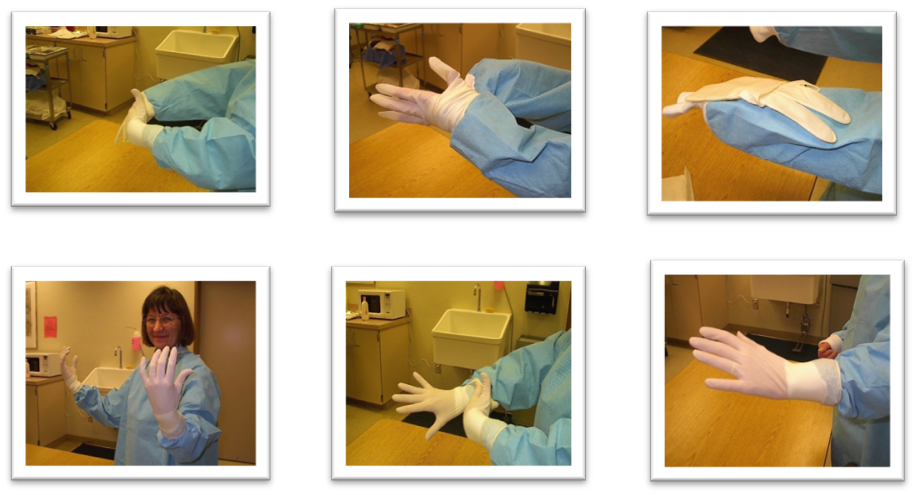
- ارتداء القفازات المعقمة
الإحتياجات المطلوبة :
قفاز مناسب.

الخطوات :
1) يجب أن تغطى أكمام المريلة المعقمة بالكامل الأيدى والأصابع.
2) يفتح كيس القفاز باليد المغطاه .
3) يتم الإمساك باليد اليمنى قفاز اليد اليسرى وشده على الأكمام أو إذا كنت أيسر خذ باليد اليمنى القفاز الأيسر إذا كنت تفضل ذلك.
4) ضع باطن كف القفاز على طول الساعد الأيمن بحيث يكون الإبهام والأصابع ناحية الكوع.
5) إجذب ظهر إسورة القفاز باليد لايسرى وضعه على نهاية الكم اليمين بحيث تكون يدك جذباه بما فيه الكفاية حتى تحوى الأكمام المغطاه للأصابع.
6) توقف عند الشد.
7) يشد إسورة القفاز الأيمن باليد اليسرى بالأكمام تحته ثم شدهم معاً. ( أدخل أصابعك داخل أصابع القفاز فى نفس الوقت الذى يغطى القفاز الأصابع الظاهرة من أكمام المريلة).
8) إضبط أكمام الرداء مع القفاز.
9) إستخدام اليد اليمنى المغطاه بالقفاز لإلتقاط قفاز اليد اليسرى وتكون نفس الخطوات.
10) يجب على الشخص المعقم أن يتأكد من أن الأيدى فوق مستوى الحرف عند إرتداء المريلة والقفاز.
- إرتداء الجراح الجاون بواسطة التمريض المعقم
الإحتياجات المطلوبة :-
فوطة معقمة / جاون معقم .
الخطوات :
1. يقوم التمريض المعقم بفتح الفوطة المعقمة ووضع نصفها على يد الجراح النظيفة ( لوقاية الأقمشة المعقمة من التلوث ).
- مع مراعاة عدم لمس الجراح لارتدائه جاون وجوانتى معقمين .
2. الجراح يقوم بتنظيف يديه وذراعيه .
- إستخدام نصف الفوطة لتنشيف يد وذراع والنصف الآخر لتنشيف اليد والذراع الآخرين .
3. يمسك التمريض المعقم مريلة الجراح من الرقبة .
أ- التأكد أنها بعيدة عن النصف المعقم .
ب- فك الجاون من الطوى .
ت- الجانب الخارجى للجاون يكون مواجه للتمريض والجانب الداخلى فى مواجهة الجراح.
4. على التمريض ان يضع يديه على منطقة الأكتاف الخارجية للمريلة بحيث يكون الطرف الخلفى للمريلة على قفاز يديها ( هذا يمنع تلوث قفاز التمريض المعقم فى حالة لمسه الطبيب وقاية من التلوث)
5. يدخل الطبيب يديه فى أكمام المريلة المعقمة ويشد يقدر كافى حتى تغطى الأكمام ذراعيه .
6. يقترب تمريض المناولة نحو الطبيب من الخلف تجذب المريلة المعقمة من منطقة الأكتاف الداخلية.
7. يربط التمريض المناولة الأربطة الخلفية للمريلة المعقمة .

- وضع الجوانتى للجراح
المعدات المحتاج إليها :
جوانتى بالمقاس المضبوط للجراح .
الخطوات :
1. المتبع بالعمليات أن :
- يقدم الجوانتى اليمين أولاً للذين يستعملون يدهم اليمنى ، و الجوانتى اليسار للذين يستعملون يدهم اليسرى.
2. يأخذ التمريض المعقم الجوانتى :
أ- يجب أن يكون الإبهام تحت الفتحة أو ممدود للجانب.
ب- كف وإبهام الجوانتى يجب أن يواجهوا الجراح.
3. يشد التمريض المعقم الجوانتى إلى أعلى عندما يدخل الجراح يده حتى تغطى كم رداء الجراح المعقم.
4. تتبع نفس الطريقة بالنسبة للجوانتى الآخر و يمكن أن يساعد الجراح التمريض المعقم.
- يدخل إبهام اليد التى بها الجوانتى تحت فتحة الجوانتى الآخر ، بينما تشد التمريض المعقم الفتحة.
- فتح صينية الأجهزة ولف الفوط والجاونات
الإحتياجات المطلوبة :
الجاونات المطلوبة أو لفة الفوط .
صينية الأجهزة .
مائدة أو تروللى نظيفة.
أقمشة ومحلول مطهر.
الخطـوات :
1. نظف سطح التروللى أو مائدة الفوط والجاونات بالكلورالمخفف أو أى مطهر لقتل الجراثيم.
2. جفف جيداً ( لتجنب أن الورق أو الفوط تبلل ).
3. خذ اللفافة المطلوبة أو صينية الأجهزة وراجع الأتى:
- تاريخ الإنتهاء .
- الغطاء الخارجى للتأكد من عدم وجود أى تمزق والتأكد من شريط الأوتوكلاف. ( اللفافة أو الصينية لا يمكن ضمان تعقمها إذا كان إنتهاء تاريخ المفعول أو هناك تلف فى الغطاء أو أن الاوتوكلاف غير واضح المعالم ).
- فى حالة إنتهاء تاريخ إستعمالها وجود تلف فى الغطاء الخارجى بأى شكل أو شريط الأوتوكلاف غير واضح العلاقات تطرح جانباً.
4. إفتح لفافة الفوط والجاونات طبقاً للخطوات المتبعة ( لفتح اللفافات المعقمة ).
5. إخرجها لتسير على التروللى أو المائدة ويكون أطرافها لأعلى ( إذا وضعت اللفافة على المائدة وأطرافها لأسفل لن يكون فتحها ).
6. يفتح التمريض المعقم الفوط بشد الطرف الأول نحوه (دون تلوث القفازات).
7. عند فتح صينية المعدات يقوم تمريض المناولة بوضع الصينية على المائدة النظيفة .
8. إقطع شريط الأوتوكلاف وإمسك الجزء الغير معقم فى الطرف للغطاء الخارجى فقط .
9. شد لفتحه (لتجنب ثنى الطرف على الصينية وتلوث محتوياتها).
10. لف حول المائدة وإفتح باقى الأغطية بنفس الطريقة .
- التأكد من عدم لمس داخل الأكياس ( الباكت ) .
- التأكد من عدم ميل أو لمس سطح الصينية .
- فتح باكتة الخيط
الإحتياجات :
باكتة الخيط المطلوبة.
الخطوات :
1. فتح فقط الخيوط التى سوف تفتح للإستعمال .
- فى حالة عدم التأكد لإستعمال كارت الجراح المفضل أو سؤال الجراح .
2. التمريض المناول تأخذ الخيط المطلوب وتتأكد أن الغلاف الخارجى لاصق بإحكام وعدم وجود أى تقطع أو تلف إذا كان الكيس تالف تخلصى من الخيط ( الخيط يكون غير معقم غير مأمون الإستعمال فى حالة وجود أى تلف فى غلافه الخارجى ).
3. يمسك التمريض المناول الباكتة فى يد وتفصل الطبقة الرقيقة من الطبقة البلاستيك بحرف إبهام اليد الأخرى .
4. تشد الطبقة الرقيقة جيداً بين أصابع الإبهام والسبابة .
5. تشد الطبقة اللاستيك بين إصبعى الإبهام والسبابة التابعان لليد الأخرى .
- تمسك الباكتة بعناية بين قبضة اليدين .
6. تدفع أصابع الإبهام للخارج حتي يتمكن التمريض من نزع الطبقات للخلف مع بعضها وكشف عن الطبقة الداخلية المعقمة للباكته .
- يجب التأكد من أن الأصابع والإبهام بعيد عن الجزء الداخلى للباكتة ( لوقاية الطبقة الداخلية للباكته من التلوث ).
7. يقف التمريض المناول فى إحدى التروللى ماسك بالخيط التمريض المعقم ليأخذه .
أ- يجب التأكد من عدم الميل بالجسم على التروللى أو أى جزئيات على التروللى مصاحبة محتويات الباكته ..
ب- يجب التأكد من عدم رمى الطبقة الداخلية للباكتة على التروللى .
8. يستعمل التمريض المعقم ماسك الأغطية المساك الإسفنجى لأخذ الطبقة المعقمة بالباكتة.
9. لنزع أى باكتة تستخدم هذه الطريقة .
- فتح الباكتة المعقمة
الإحتياجات :
باكتة معقمة
الخطوات :
1. الباكتة المعقمة لا تفتح إلا عند إعدادها للإستعمال.
2. يأخذ التمريض المناول الباكتة المعقمة المطلوبة وتراجع تاريخ الإنتهاء وتتأكد من عدم وجود أى قطع فى غلافها الخارجى والتأكد من عدم تغير لون شريط التعقيم .
- فى حالة إنتهاء مدة الصلاحية أو وجود قطع فى الغلاف الخارجى أو شريط التعقيم لا يدل على تعقيمها لا تستعمل الباكتة .
3. قطع شريط الأوتوكلاف ثم وضع أصابع الإبهام فى أعلى طرف ثانية الباكتة حتى يستقيم الجزء العلوى المطوى للباكتة .
4. مسك الباكتة من أسفل ووضعها بعيداً عن الملابس
- تخرج المحتويات حتى الجزء العلوى للباكتة بحيث يراها التمريض المعقم .
5. الوقوف فى إحدى جوانب الترابيزة المعقمة للإمساك بالباكتة .
أ- التمريض المعقم لتخرج محتوياتها .
ب- التأكد من عدم الميل بالجسم على الترابيزة ( لوقاية التروللى المعقم من التلوث ).
ت- التأكد من عدم قذف محتويات الباكتة المعقمة على الترابيزة ( للتأكد من عدم وقوع تراب وأى شئ آخر على التروللى مع محتويات الباكته ).
6. بإستخدام جفت الغيار أو ماسك الإسفنج يقوم التمريض المعقم بإستخراج محتويات الباكتة .
7. فى حالة الغطاء وفتح الباكتة المعقمة غير الباكتة المطلوبة من جهة التمريض المعقم يجب عدم إستعمال الباكتة وإرجاعها إلى التعقيم المركزى لإعادة تعقيمها ثانية .
- يجب عدم قفلها لإستعمالها فيما بعد .
8. يقف التمريض المناول فى إحدى جانبى التروللى ماسكة بالخيط للتمريض المعقم لتأخذه .
أ- يجب التأكد من عدم الميل بالجسم على التروللى .
ب- يجب التأكد من عدم رمى الطبقة الداخلية للباكتة على التروللى .
9. يستعمل التمريض المعقم ماسك الأغطية المساك الإسفنجى لأخذ الطبقة المعقمة بالباكتة .
10. لنزع أى باكتة تستخدم هذه الطريقة .
- تغطية المريض عامة
الغرض :
لخلق منطقة تكون بمثابة حاجز ضد غزو البكتيريا للجرح.
الاحتياجات المطلوبة :
لفافة الفوط المطلوبة.
لفافات إضافية.
كلبس فوطة من صينية الآلات.
غطاء مفتوح للجرح عند الحاجة.
الخطوات :
1. راجع على جدول العمليات المبينة لاستعمال لفافة الفوط الصحيحة لهذه العملية.
2. التمريض المناول تفتح اللفافة التمريض المعقم لتأخذ منها كما هو مشروح فى خطوات فتح لفافات الفوط.
3. الأغطية المعقمة الموجودة فى لفافة البياضات ترتب حسب استعمالها.
4. يقوم التمريض المعقم والجراح أو مساعد الجراح بفرش الأغطية بعد تجهيز جلد المريض
- من الأفضل أن يقوم بهذه العملية (الفرش) شخصين معقمين.
5. يجب أن تناول التمريض المعقم الغطاء المعقم للجراح لفرشه من جانبه على أن يضع الغطاء من جانبه على ترابيزة العمليات.
- التأكد من عدم الميل على المريض للتغطية.
6. عند فك الأغطية امسح بمساحة كبيرة وقف بالخلف بعيد عن ترابيزة العمليات.
7. امسك الأغطية بطول الذراع وفى وضع مرتفع لتجنب لمس أشياء غير معقمة. وليس مرتفع جدا فيلمس كشاف العمليات.
8. تجنب نفض الأغطية لفتحها.
9. يجب مسك أغطية صغيرة من الركنين للسماح بأن تفتح.
10. يجب أن تفتح وتفك للأغطية المتوسطة، الكبيرة أو لفتح البطن بواسطة التمريض المعقم.
أ- يمسك الجراح إحدى الأطراف.
ب- يمسك الجراح و التمريض المعقم معاً الأغطية ويفردها كاملاً ويضعها على المريض.
ت- التأكد من عدم إسقاط الأغطية على سطح غير معقم قبل أن تفرد كاملة.
11. اصنع كم من طرف الغطاء أو لف طرف الغطاء على قفاز اليد عند وضع على المريض يجب ثنى الجزء المفتوح من غطاء القدم بحيث يكون على شكل كم لوضع اليد المقفازة فيه.
12. الفوط المستخدمة لتغطية العجان يجب أن توضع بواسطة جفت الشاش.
13. عند فتح الأغطية يجب التأكد من عدم وجود بلل أو ثقوب أو تمزق فيها.
- لو كان الغطاء مبلل أو ممزق يطرح جانباً.
- إذا كان الغطاء قد وضع على المريض قبل اكتشاف التمزق قبل اكتشاف التمزق أو البلل يضع غطاء آخر عليه.
14. الأغطية يجب وضعها على منطقة جفتة ويجب أن تبقى جافة أثناء العمليات .
- إذا تبلل الغطاء غطى المساحة المبللة بغطاء جاف.
15. يجب تغطية ترابيزة العملية بطبقتين من الأغطية وأيضاً القطع الإضافية والأذرع الخاصة بالتخدير وشاشة التخدير.
- طبقات إضافية من الأغطية توضع حول مكان العملية وأماكن معرضة للبلل (للرطوبة).
16. عند وضع الغطاء فى مكان يجب عدم إعادة وضعه.
- إذا كانت المساحة غير مغطاة جيداً استعمل أغطية إضافية.
17. إذا كان هناك أى شك فى تعقيم الأغطية يجب تغييرها أو تغطيتها فوراً.
18. إذا استعمل غطاء مقطوع يمكن وضعه على الجلد إما قبل وضع الأغطية فى مكانها أو بعد وضعها على المريض.
19. استعمال مشبك الفوط لمسك الأغطية من عند مكان الجروح.
أ- إذا استعمل غطاء مقطوع على أغطية القماش يمكن عدم استعمال مشبك الفوطة.
ب- يجب التأكد بالقيام بشبك القماش فقط وليس جلد المريض معه.
ت- التأكد من عدم تحريك مشبك الفوط من مكان لآخر طالما شبك فى الأغطية.
20. يجب أن تدلى الأغطية20 سم على الأقل من جانب ترابيزة العمليات.
- إذا لم يستعمل أغطية إضافية.
- يجب التأكد من أن قدم مائدة العمليات، مسند الذراع، حاجز التخدير كلهم مغطاة جيداً بالأغطية.
21. إذا لم يتوفر حاجز التخدير يمكن استعمال حاملين للمحاليل .
- اشبك الفوطة (الحاجز) بالقوائم بمشبك الفوط.
22. تخرج التروللى المستخدم لتنظيف الآلات من حجرة العمليات مع افراد هيئة التمريض الداخليين ويمرر عجل التروللى على الملاءة المبللة بمطهر وينظف قبل أخذه إلى الحجرة مخزن الأدوات غير النظيفة.
- كما ترفع الملاءة أيضا لحجرة الأدوات غير النظيفة.
23. حجرة العمليات تكون جاهزة للاستعمال حالما تجف الأرض.
24. إذا لم يكن من الممكن تواجد تمريض مناول (خارج غرفة العمليات) يمكن للتمريض المناول داخل الغرفة بعد تنظيف حجرة العمليات أن ترفع الماسك والمريلة وتغيير القفازات.
25. تخرج خارج الحجرة لتعمل فى زجاجات الشفط والعينات...إلخ
26. طالما خرج التمريض المناول من غرفة العمليات فلا يدخلها مرة أخرى.
إذا وجدت أن الحالة ملوثة بعد بدء الجراحة يجب تبليغ رئيسة العمليات التى سوف ترتب الحصول على معدات إضافية ومواد مطهرة.- الطرق المثلى لتغطية المريض لعمليات معينة
غطاء لعمليات البطن، عملية بالصدر، الكلى، استئصال غضروف بالظهر.
الأغطية المطلوبة :
4 فوط
1غطاء كبير للجزء الأسفل للعملية.
1 غطاء متوسط لفوق مكان العملية.
2 غطاء متوسط للجوانب.
1 ملاءة شق بطن.
الخطوات :
1. ضع 4 فوط واحدة بعد الأخرى حول مكان العملية تاركا مساحة كافية للعملية دون تعريض زائد للمنطقة.
2. افتح الغطاء الكبير وضعه على المريض وتحت مكان العملية.
3. افتح غطاء متوسط معقم ويوضع على المريض فوق مكان العملية.
4. ضع الغطائين المتوسطين على جوانب المريض لتكون مربع حول مكان العملية.
5. أمن الأغطية بمشبك الفوط . وضع مشبك واحد على كل زاوية من المربع المكون للأغطية.
6. افتح ملاءة شق البطن فى اتجاه القدم أو رأس المائدة.
7. ضع ملاءة شق بطن على الأغطية الأخرى بحيث يكون مكان الثقب فى مكان العملية محددة بالأغطية.
8. غطى القدم أولاً ثم اتجه نحو الرأس.
9. غطى باقى المناطق المكشوفة من جسم المريض بالفوط.
أغطية الوجه
الأغطية المطلوبة :
1 غطاء متوسط (معقم) غطاء رأس
2 فوطة
3 فوطة
1 ملاءة مفتوحة للبطن
2 فوطة تثنى لتأخذ شكل لفافة.
1 غطاء كبير.
الخطوات:
1. عند انتهاء إخصائى التخدير من وضع المريض على جهاز البنج، يقوم شخص غير معقم برفع رأس المريض عن ترابيزة العمليات.
2. ضع غطاء متوسط و2 فوطة كلهم معاً تحت رأس المريض وتحت الأكتاف.
3. اثنى مقدمة الفوطة على كل جانب من الوجه وعلى الجبهة لتغطى الشعر وأكبر قدر من الجلد.
4. أمن الفوط بماسك الفوط.
5. ضع 2 فوطة مثنية على شكل لفافة، على إحدى جانبى الرقبة وادفع بعناية فى الفراغ الذى بين الرقبة والأكتاف.
- هذا لملىء الفراغ الذى يمكن للبكتيريا أن تغزو فيه لامتصاص أى دم أو إفرازات.
6. ضع 3 فوط حول مكان العملية لتكون مثلث تاركاً مساحة كافية للعملية ولكن لا تكشف المنطقة.
7. أمن الفوط بمشابك فوطة.
8. افتح الغطاء الكبير وضعه على المريض أسفل مكان العملية ويطوى الغطاء المتوسط تحت الرأس.
الغطاء لعمليات الأسنان
الأغطية اللازمة :
1 غطاء متوسط الحجم
2 فوط
1 غطاء حجم كبير
الخطوات :
1. ضع الغطاء المتوسط الحجم وفوطتين تحت الرأس مثل عمليات الوجه.
2. ثبت بمشابك فوط.
3. افرد غطاء كبير من أول ذقن المريض وتحت الرأس فوق الغطاء والمتوسط.
4. ثبت الرثنين بمشابك فوط.
تغطية الكتف
الأغطية اللازمة :
2 فوطة
3 غطاء متوسط الحجم
1 غطاء متوسط الحجم
1 غطاء كبير
1 ملاءة شق بكن
رباط معقم
الخطوات :
1. يرفع التمريض المناول الذراع من الناحية المصابة.
2. ضع غطاء متوسط الحجم على الذراع وتحته وإفراده تحت الكتف والصدر.
3. افرد فوطة ليضع التمريض المناول الذراع بدون لمس الفوطة. لف الذراع وثبت الفوطة برباط معقم.
4. قد يساعد شخص معقم فى وضع الرباط المعقم.
5. إفرد غطاء متوسط الحجم وضعه فوق الصدر وشاشة التخدير فوق موقع الجراحة .
6. افرد غطاء كبير وضعه على البطن والرجلين تحت مكان العملية.
7. ضع فوطة على الصدر لعمل مربع حول مكان العملية مع ترك مكان العمليى مع ترك مكان كافى لإجراء الجراحة.
8. ثبت الفوط بماسك فوط عند كل ركن من الأركان الأربعة للغطاء.
9. إفرد ملاءة شق بطن وإخراج الذراع من لفتحة.
10. غطى الأجزاء المكشوفة بفوط.
تغطية اليد
الأغطية اللازمة :
1 فوطة
2 غطاء متوسط الحجم
1 غطاء كبير
الخطوات :
1. يرفع التمريض المناولة الذراع إلى أعلى مع سنده من عند الكوع.
2. ضع غطاء متوسط مطوى فوق الذراع وتحته.
3. إفرد فوطة ليضع عليها التمريض المناول الذراع دون أن تلمس الفوطة.
4. لف الذراع من الجزء الأسفل إلى المعصم مع ترك مكان كافى لإجراء الجراحة.
5. ثبت الفوطة بماسك فوط.
6. ضع الذراع على مسند وافرد غطاء متوسط الحجم وضع الذراع عليه فوق مكان الجراحة.
7. ثبت غطاء متوسط الحجم بماسك فوط على اليد من الناحيتين.
8. إفرد غطاء العملية الكبير وصفه فوق الصدر والبطن.
9. غطى الأماكن المكشوفة بفوط.
تغطية الفخذ
الأغطية اللازمة :
3 فوط
3 أغطية حجم متوسط
1 غطاء كبير
1 غطاء شق بطن
1 فوطة مطوية لعمل باك
رباط معقم
الخطوات :
1. يمسك التمريض المناول الرجل المصابة لفوق.
2. ضع غطائين متوسطين الحجم فوق ترابيزة العمليات تحت الرجل المصابة وفوق الرجل السليمة.
3. افرد غطاء متوسط الحجم واطويه ليضع التمريض المناولة عليه الرجل دون أن تلمس الغطاء المعقم.
4. يرفع التمريض المعقمة الرجل.
5. ضع فوطة حول الفخذ.
6. اقفل الفوط بماسك فوط.
7. افرد غطاء كبير وضعه فوق المريض على مكان العملية.
8. ضع فوطة تحت الفخذ وفوطة فوق الفخذ لعمل مربع حول مكان العملية مع ترك مكان كافى لإجراء الجراحة.
9. اقفل بماسك فوط.
10. افرد غطاء شق البطن وشد الرجل من الفتحة.
11. غطى الأماكن المكشوفة بفوط.
12. فى حالة عدم بتر الرجل تغطى مثل جراحة شق البطن.
لف القدم والكاحل
الأغطية اللازمة :
عدد 2 فوط
2 فوطة متوسطة الحجم
1 غطاء كبير
1غطاء شق بطن
شرابات أو رباط معقم
الخطوات :
1. يرفع التمريض المناول الرجل لأعلى.
2. ضع غطائين متوسطين الحجم فوق الرجل المصابة وفوق الرجل السليمة.
3. لف الرجل بفوطة وثبتها برباط معقم أو شرابات.
4. تمسك الفوطة بعناية ليضع التمريض المناول قدم المريض عليها بدون أن تلمس الفوطة .
5. لف الرجل بالفوطة فوق مكان الجراحة.
6. ثبت الفوطة بمثبت فوط (كلبس).
7. إفرد غطاء متوسط الحجم وضعه على الرجل فوق مكان الجراحة.
8. ثبت الغطاء بمشبك (مثبت الفوط).
9. افرد غطاء شق البطن وضع الطرف الأول على رأس الطاولة وشد الرجل من الفتحة.
10. غطى الأماكن المكشوفة من جسم المريض بالفوطة.
تغطية الساق
الأغطية المطلوبة :
2 غطاء حجم المتوسط
1 غطاء حجم كبير
2 فوطة
1 فوطة مطوية لعمل (باك)
ضماد معقم أو كيس على شكل شراب
الخطوات :
1. يرفع التمريض المناول الساق من القدم إلى أعلى .
2. ضع غطائين متوسطى الحجم على ترابيزة العمليات ولفهم حول الأردف .
3. فى حالة إصابة ساق واحدة ضع الغطاء تحت الرجل المصابة وفوق الرجل السليمة.
4. إفرد فوطة ليضع التمريض المناول القدم عليها بدون أن تلمس الفوطة ، لف الفوطة حول القدم إقفليها برباط معقم .
5. فى حالة إجراء جراحة للرجل الثانية كرر نفس الخطوات .
6. فى حالة إصابة الرجلين يوضع الغطاء المطوى بين الرجلين على العجان .
7. إفرد الغطاء الكبير وضعه فوق المريض .
8. ثبت الغطاء الكبير بالغطاء المتوسط بواسطة مشابك .
9. غطى كل الأماكن المكشوفة بفوطة .
أغطية الأذن والعين
بتغطية الأذن أو العين تتبع خطوات تغطية الوجه ما عدا أن العين والأذن تكون مكشوفة.
- خطوة نمرة 5 يمكن حذفها.
غطاء لجراحة الشق الحصوى
الأغطية اللازمة :
2 كيس رجل
2 كيس متوسطة الحجم
1 فوطة
1 غطاء بفتحات
1 غطاء مطوى
الخطوات :
1. يرفع شخص غير معقم الأرداف إلى أعلى.
2. ضع غطاء متوسط الحجم مطوى تحت الأرداف.
3. افتح كيس الرجل وافصل أطرافه وضع القدم بداخله ثم اجذبه.
4. ضع فوطة فوق العانة أسفل البطن مع عمل مربع حول مكان العملية.
5. ثبت الأغطية بماسك فوط وضع ماسك الفوط عند كل ركن من الأركان الأربعة للمربع.
6. افرد الغطاء ملاية شق وضعه على المريض على أن تكون الفتحات فوق مكان العملية.
أغطية الرقبة
أغطية إضافية :
4 فوط
1 غطاء متوسط
1 غطاء كبير ملاءة
1 ملاءة شق بطن
2 فوطة مطوية كالكلبس.
الخطوات :
1. ضع 2 فوطة كالكلبس كل واحدة على جانب من الرقبة.
- هذه لملأ الفراغ بين الرقبة والأكتاف حيث يمكن للبكتيريا غزوها أو لامتصاص أى دم أو تصريف.
2. ضع 4 فوط كل واحدة حول مكان العملية ليكونوا مربع تاركاً مساحة كافية للعملية ولكن مبالغ فيها.
3. افتح غطاء متوسط وضعه على الوجه فوق مكان العملية.
4. افتح غطاء كبير وضعه على الصدر أسفل مكان العملية.
5. أمن الأغطية بمشابك ( كل مشبك على إحدى أركان المربع المكون للأغطية ).
6. افتح ملاءة شق البطن بحيث يكون أسفل الغطاء ناحية رأس المائدة وضعها
7. على كل الأغطية بحيث تكون الفتحة على مكان العملية.
8. غطى كل المساحات الغير مغطاة بفوط إضافية.
تغطية الركبة
الأغطية اللازمة :
2 غطاء متوسط
1 رباط كبير
رباط معقم أو شرابات
الخطوات :
1. يرفع التمريض المناول الرجل من القدم
2. أطول غطاء متوسط الحجم وضعه تحت الرجل المصابة وفوق السليمة ثم إلى وسط الورك.
3. أطول غطاء متوسط الحجم ليضع التمريض المناول الساق والقدم عليه بدون أن تلمس الغطاء. لف الساق والقدم بالغطاء تحت مكان الجراحة.
4. يرفع أى شخص معقم الرجل للف الغطاء بالرباط المعقم.
5. ثبت الغطاء من الناحيتين بمشابك.
التغطية لجراحة الثدى و الصدر
الأغطية المطلوبة :
3 فوط
3 أغطية متوسطة
1 غطاء كبير
1 شق البطن
1 فوطة مطوية على شكل كيس
الخطوات :
1. يمسك التمريض المناول الذراع المصاب وسنده من الكوع.
2. ضع غطاء (ملاءة) متوسطة مثنية اثنين على مسند الذراع تحت الذراع الممتدة حتى أسفل الأكتاف والصدر.
3. ضع الذراع على مسند الذراع وأمنه بحزام المعصم.
4. ضع الفوطة المثنية فى شكل كيس تحت الإبط وادفعها حتى تأخذ مكانها.
- هذا لملأ المساحة الفارغة تحت الإبط حيث يمكن للبكتريا مهاجمة الجرح ولتمتص كل الدم والعرق.
5. افتح غطاء متوسط وضعه على المريض أعلى مكان العملية.
6. افتح غطاء كبير وضعه على المريض أسفل مكان العملية.
7. أمن الأغطية بماسك فوط ضع ماسك فوط على كل ركن من المربع المكون من الأغطية.
8. افتح ملاءة شق البطن وضعها على الأغطية بحيث تكون الفتحة على مكان العملية.
9. غطى كل المساحات الغير مغطاة بفوط إضافية، قد يحتاج مسند الذراع إلى فوط إضافية ليغطى كاملاً.
تغطية الكوع
الأغطية اللازمة :
1 فوطة
3 غطاء متوسط الحجم
1 غطاء كبير
1 ملاءة شق البطن
رباط معقم
الإجراء:
1. يرفع التمريض المناولة الذراع من اليد.
2. افرد الغطاء المتوسط وضعه على صدر المريض وتحت الذراع والإبط.
3. ضع فوطة حول الجزء الأعلى من الذراع وثبته بماسك فوط.
4. اطوى غطاء متوسط ليضع التمريض المناول الجزء الأسفل من الذراع، اليد عليه دون أن تلمس الغطاء.
5. لف الذراع واليد تحت مكان العملية مع ترك مكان كافى لإجراء الجراحة.
6. ثبت رباط معقم.
7. شخص معقم آخر يمكنه مسك الذراع عند وضع الرباط المعقم.
8. افرد غطاء متوسط الحجم على الصدر والذراع.
9. ثبت الأغطية حول الذراع بماسك فوط.
10. افرد غطاء العملية الكبير وشد اليد من الفتحة.
11. غطى الأماكن المكشوفة بفوط كثيرة.
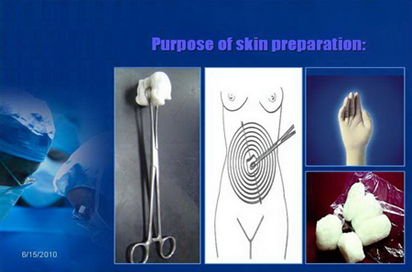
تحضير الجلد للجراحة
المعدات المطلوبة :
أدوات تحضير الجلد .
مياه معقمة .
قفازات معقمة .
محلول مطهر للجلد .
الخطوات :
1. إفتح معدات التحضير على عربة أو طاولة صغيرة بجانب ترابيزة العمليات
2. ضع مياه معقمة على حوض التجهيز الذى يحتوى على الصابون والشاش والإسفنج .
3. ضعى محلول مطهر على الحوض الذى يحتوى على الإسفنج فقط .
4. إسأل أخصائى التخدير إذا كان بإمكانك البدء فى عملية التحضير وإدأ بعد موافقة
5. يمكن إزاحة أو خلع ملابس المريض للكشف عن موضع الجراحة .
- التأكد من المكان الصحيح للجراحة أو الذراع .
6. ضع فوطة أو غيار معقم فوق وتحت المكان الذى سيجهز
7. ضع قفازان معمة .
8. جهز 2 شاش معقم .
9. ضع قطعة إسفنج فوق مكان العملية تدليك دائرى .
- هذه اليد تترك مكان الجرح طول فترة التجهيز .
10. فى نفس الوقت وباليد الأخرى تدلك جوانب فتحة العملية بإسفنجة وصابون بحركة دائرية فى حالة إتساخ الجلد .
أ- حرك يدك إلى أعلى وببطء مع تدليك الجلد .
ب- تستمر هذه العملية لمدة 3 دقائق .
ت- يجب تجهيز أكبر جزء من مكان العملية .
11. بعد الإنتهاء من التنظيف .
أ- تخلص من الإسفنج .
ب- ضع الفوطة فوق مكان التنظيف .
ت- إذا كانت فوطة واحدة لا تكفى أطلب فوطة ثانية من التمريض المختص بالتنظيف .
12. إستعمال موقف الدم المعقم أو الجفت الموجود ضمن أدوات التجهيز
أ- خذ الإسفنجة المغموسة بالمطهر .
ب- إبدأ من مكان الشق الي أعلى ثم المنطقة المحيطة بمكان العملية .
ت- لا تعود إلى التدليك بالمنطقة المرسومة بإسفنجة مستعملة.
ث- تخلص من الإسفنجة وخذ إسفنجة ثانية معقمة من حوض التجهيز
13. إذا كان المكان الذى سيجرى فيه الجراحة ملوثاً أو فى فتحة الشرج فلا يجب أن يبدأ منه التنظيف .
أ- ضع أسفنجة فوق فتحة الشرج .
ب- إبدأ التنظيف بجانب الجرح أو الفتحة مع وضع إسفنجة فوق الجرح أو فتحة الشرج .
14. إبدأ تنظيف الجزء الملوث فى حالة الكولوستومى يجب التعقيم بجفنة نزع البراز .
15. عند إستعمال مطهر :
أ- ضع إسفنجة على المكان الملوث أو فتحة الشرج ثم إبدأ التعقيم كالمعتاد .
ب- عقم المكان الملوث أو فتحة الشرج.
16. إنزع الفوط أو الغطاء المستعمل فى أثناء عملية التنظيف وتخلص منه .
17. أرفع معدات التجهيز وأترك غرفة العمليات نظيفة .
تجهيز الوجه والأنف
الخطوات :
1. ضع غطاء فوق العينين أو أطلب من المريض إغلاق عينيه إذا لم يكن نائماً .
2. جهز المكان المحيط بموقع الجراحة ( على الأقل إلى الشعر ) .
3. إستعمل القطن الخاص بتنظيف الأنف إذا كانت الجراحة ستجرى فى الأنف .
تجهيز الأذن
الخطوات :
1. تكون الملابس والبطانية تحت الكتف .
2. ضع فوطة أو غطاء فوق البطانية وإطويها على طرف الغطاء الغير معقم .
3. ضع فوطة أو غطاء تحت الرأس عند الناحية المصابة .
4. إذا كان الجرح من الخلف يجب رفع الشعر إلى أعلى وإلى الوراء بعيداً عن مكان الجرح .
5. إعمل رغوة بالماء والصابون ونظف بالشاش المكان المراد حلقه .
6. تأكد من وجود رغوة على الجلد والشعر .
7. إحلق مكان الجرح من جميع الجوانب وتأكد من وجود رغوة على الجلد والشعر
8. جفف المكان وإرفع الشعر بإستعمال قطعة بلاستر .
9. بدل الفوطة أو الغطاء تحت الرأس بآخر نظيف .
10. جهز الأذن إبتداء من القناة ثم المحارة ثم الوتد إلى حافة الأذن .
11. حرك إلى حافة الأذن ثم الدرنية والفصيص .
12. تتجمع القازورات بالمنحنيات والفجوات ولذلك يجب تنظيفها جيداً .
13. لا تدفع بالإسفنجة داخل القناة .
14. لا تضع القطن الخاص بتنظف الأذن بداخلها .
15. جهز المكان خلف الأذن ليشمل :
· كل المكان المحلوق .
· حافة الشعر .
· بجانب الأذن .
تجهيز الرقبة
الخطوات :
1. تخلع ملابس المريض وترفع البطانية إلى خط حلمة الثدى .
2. ضع فوطة أو غطاء على البطانية ثم إطويه على الغطاء الغير معقم .
جهز الرقبة :
أ- من الجانب إلى خط ترابيزة العمليات .
ب- إلى أعلى إلى الفك السفلى .
ت- إلى أعلى الكتفين .
ث- الصدر إلى خط حلمة الثدى .
لعملية الرقبة والرأس يضاف :
أ- الوجه متجهاً إلى العينين .
ب- مكان الرأس المحلوق .
ت- الإذنين .
ث- خلف الرقبة .
ج- فوق الكتفين .
تجهيز الكتف
الخطوات :
1. يدير أخصائى التخدير الرأس بعيداً عن المكان المطلوب تجهيزه .
2. تنزع الملابس وتبعد البطانية عن المكان الذى سيجهز .
3. ضع فوطة معقمة فوق الملابس والبطانية وإطويها على حرف الغطاء الغير معقم
4. إرفع اليد إلى أعلى ثم أرفع الكتف قليلاً من على الطاولة .
5. ضع فوطة أو غطاء تحت الكتف والإبط .
جهز المنطقة :
أ- محيط الجزء الأعلى من الذراع إلى ما تحت الكوع .
ب- من قاعدة الرقبة إلى فوق الكتف .
ت- لوح الكتف.
ث- الصدرإلى الوسط.
ج- تجهيز الذراع العلوى
تجهيز الجزء الأعلى من الذراع
الخطوات :
1. تخلع ملابس المريض وترفع البطانية إلى أسفل المكان المطلوب تجهيزه .
2. إرفع الذراع والكتف إلى أعلى من على الطاولة .
3. ضع فوطة أو غطاء تحت الكتف والإبـــــط .
4. جهز المكان ويشمل :
· محيط الذراع كله الى المعصم .
· الإبط.
· فوق لوح الكتف.
تجهيز الكوع والذراع الامامى
1. تخلع ملابس المريض وترفع البطانية إلى ما تحت المكان المطلوب تجهيزه .
2. ضع إرفع الذراع والكتف إلى أعلى فوق الطاولة .
3. ضع فوطة أو غطاء تحت الذراع والإبط .
4. جهز المنطقة لتشمل كل المكان من الإبط والكتف إلى اليد .
تجهيز اليـــــــد
الخطوات :
1. أرفع الذراع وإسندها من فوق الكوع .
2. ضع فوطة معقمة فوق الذراع تحت اليد .
3. جهز المكان ليشمــــل :
· اليد من الأمام والخلف وبين الأصابع .
· الذراع إلى الأمام فوق الكوع .
تجهيز منطقة الصدر والثديين
الخطوات :
1. يدير إخصائى التخدير رأس المريض بعيداً عن الناحية المطلوب تنظيفها .
2. تخلع ملابس المريض وتزاح البطانية إلى ما تحت المكان المطلوب تجهيزه .
3. ضع فوطة أو غطاء على حافة الغطاء الغير معقم وإطويه إلى الداخل .
4. ضع فوطة أو غطاء على الترابيزة تحت الكتف من الجهة المصابة .
جهز المكان ليشمـــــل :
· الكتـــــــــف .
· الإبـــــــط .
· الصــــــــدر .
· من عظم القص إلى الكتف العكسى .
تجهيز المنطقة الباطنية الجانبية
الخطوات :
1. تخلع ملابس المريض وتزاح البطانية إلى ما تحت المكان المطلوب تجهيزه.
2. ضع فوطة أو غطاء على حرف البطانية وإطويها إلى الداخل .
3. إرفع الذراع إلى أعلى أثناء عملية التجهيز .
4. جهز المكان ليشمـــــل علـــــــى :
· الإبـــــــط .
· الصــــــــدر .
· البطن من الرقبة الى الحرقفة الجنبية .
5. لعمليات الكلى المكان المجهز يجب أن يشمل :
· من فوق للإبط .
· أسفل إلى العانــــة .
· أسفل خط الوسط أمامى وخلفى .
تجهيز المهبـــــــل
الخطوات :
1. تخلع ملابس المريض والبطانية ترفع إلى ما تحت السرة .
2. ضع فوطة أو غطاء فوق حرف البطانية وإطويها إلى الداخل .
3. ضع فوطة أو غطاء تحت الاردف .
جهز المكان ويشمـــــل علـــــى :
· العانـــــــة .
· الفـــــــرج .
· الشفـــــــاة .
· العجــــــــان .
· الشــــــرج .
4. تخلص من الإسفنجة بعد الشرج .
5. إستعمل إسفنجة جديدة لتجهيز الفخذين من الشفاة الى الخارج ( إستعمل إسفنجة لكل فخذ ).
6. ينظف المهبل بعد ذلك بإسفنج .
7. إستعمل محلول مطهر بكثرة فى المهبل .
8. جفف المهبل جيداً بإسفنجة .
تجهيز منطقة العانـــــة
الخطوات :
1. تخلع ملابس المريض وترفع البطانية فوق العانة .
2. ضع فوطة أو غطاء فوق البطانية وإطويها إلى الداخل .
3. ضع فوطة أو غطاء تحت الأرداف .
4. جهز المكان إبتداء من العانة إلى الأعضاء التناسلية وحول السرة .
5. تخلص من الشاشة بعد مسح الشرج .
6. نظف الفخذين بإسفنجة نظيفة – إستعمل إسفنجة لكل فخذ .
7. لعمليات Abdominal Perineal تستعمل صنيتين للتحضير
- تجهز ال Recto Perineal أولاً بإستعمال صينية وتستعمل الأخرى فى التجهيز البطنى .
تجهيز منطقة الفخــــذ
الخطوات :
1. تخلع ملابس المريض وتزاح البطانية إلى ما فوق السرة .
2. ضع فوطة أو غطاء على حافة البطانية الغير معقمة وإطويها .
3. إرفع الرجل التى بالناحية المصابة مع سندها من عند الركبة .
4. ضع فوطة أو غطاء على ترابيزة العمليات تحت الرجل المرفوعة .
5. جهز المكان ليشمـــــل :
o الفخذ إلى الركبة .
o الأرداف إلى مستوى ترابيزة العمليات .
o البطن من الناحية المصابة .
o المنطقة الإربية .
o العانـــــــــــة .
تجهيز الركبــة
الخطوات :
1. خلع ملابس المريض وترفع البطانية إلى ما تحت العانة .
2. ضع فوطة أو غطاء فوق حافة البطانية وإطويها .
3. إرفع الساق مع سندها عند القدم .
4. ضع فوطة أو غطاء على ترابيزة العمليات تحت الركبة .
5. جهز المكان ليشمل على محيط الفخذ والساق إلى الكعب .
تجهيز الرسغ والقدم
الخطوات :
1. إرفع الرجل إلى أعلى مع سندها عند الركبة .
2. ضع فوطة أو غطاء على ترابيزة العمليات تحت الرجل المرفوعة .
3. جهز المكان ليشمـــــل علـــــى :
o كل القــــدم وبين الاصـــابع .
o كل محيط الرسغ والساق إلى الركبة .
تجهيز إصابات الجروح
الخطوات :
1. تخلع ملابس المريض وترفع البطانية بعيداً عن مكان التجهيز .
2. ضع فوطة أو غطاء فوق البطانية وإطويها إلى الداخل .
3. ضع شاشة فوق الجرح ثم نظف حوله تنظيفاً جيداً .
4. تخلص من الشاشة .
5. غير القفازات لتنظيف الجرح وغسله .
6. لغسل الجرح إستعمل محلول ملح دافئ وصبه فوق الجرح بواسطة حقنة بتوجيه المحلول لداخل الجرح .
7. المادة التى تسيل من الجرح أثناء تنظيفه تجمع فى حوض كلوى .
- فى حالة إستعمال السائل بكمية كبيرة جهز جردل لتفريغ الحوض الكلوى فيه عند إمتلاؤه .
8. نظف الجرح بمحلول مطهر بدون لون .
9. تخلص من أى فوط مبلله .
التجهيز لترقيع الجلد
الخطوات :
1. خلع ملابس المريض وترفع البطانية إلى ما تحت المكان المطلوب تجهيزه .
2. ضع فوطة أو غطاء على حافة البطانية وإطويها .
3. جهز مكان الجراحة للمقص مع توسيع مكان التجهيز قدر المستطاع .
4. لدهن المنطقة إستعمل مطهر بدون لون مثل السترميد أو السافلون .
5. تخلص من الشاش .
6. إستعمل إسفنج جديد لتنظيف مكان الجراحة للمستقبل مع توسيع المكان قدر المستطاع .
7. لا يجب إستعمال الإسفنج الذى إستعمل للمعطى للمستقبل .
- وضع محاليل فى مكان معقم Transfering I.V. solutions into a sterile field
تنبيه :
هذا الإجراء يستعمل فقط فى عمليات الأوعية أو زرع جزء فى الجسم وإستعمال هيبارين .
الخطوات :
1) يتأكد التمريض المناول من تاريخ إنتهاء إستعمال المحلول على الكيس ومن صفاؤه وعدم وجود رواسب .
فى حالة إنتهاء التاريخ أو وجود رواسب يكون غير صالح للإستعمال .
تخلص من المحلول .
لا تخرج المحلول من الكيس الدافئ إلا عند إستعماله .
2) يفتح التمريض المناول أدوات المحاليل لتمريض المعقم لتأخذ منه المحلول المطلوب.
3) يثبت التمريض المعقم جهاز الأنابيب بترابيزة الآلات بمشبك فوط.
(لعدم تعريض الأنابيب للحركة والتلوث).
4) عندما تجهز أخرجى الكيس من الغطاء الحافظ له .
التمريض المعقم هو المسئول عن المحاليل أثناء الجراحة. على التمريض المعقم للتأكد من :
- المحلول المطلوب – تاريخ الإنتهاء – وجود رواسب .
5) التمريض المعقم يناول طرف الجهاز للتمريض المناول لتثبيته فى الكيس .
6) التمريض المناول يأخذ طرف الجهاز وتثبته فى الكيس .
- تأكد من عدم لمس الجزء الخارجى للكيس. (لمنع حدوث التلوث)
7) يفتح التمريض المعقم المنظم ليمر المحلول إلى المريض .
8) جهاز المحلول من الممكن إلتصاقه عند قرب إنتهاء المحلول فعلى التمريض المناول لفه برقة لتساعد على الإنتهاء من الكمية المتبقية. (لمنع المحلول من الرجوع)
9) عند إنتهاء المحلول يعلق التمريض المعقم المنظم وتنزع المشبك .
(تأكد من عدم لمس الطرف الذى لمس الغطاء)
10) إعطى الأنابيب والمشابك التمريض المناول .
- التشفيط من الممرات الهوائية
الأدوات اللازمة :
1. قفازات معقمة .
2. قسطرة شفط معقمة .
3. محلول مطهر .
4. وعاء معقم .
5. شاش معقم .
6. محلول ملح معقم .
7.ممر هوائي.
الإجراء :
1. قبل بدء العملية إختبرى كل أجزاء الشفاطة مثل السلك والفيش والتوصيلات حتى تتجنبى العطل أثناء العمل.
2.
إختبر زجاجات الشفاطة إذا كان هناك شرخ أو كسر فى الزجاج
فليتغير فى الحال وكذلك إختبرى أن تكون مقفولة حتى لا تنفس أثناء إحتياجها للشفط
أثناء العملية.
(أى
كسر أو شرخ أو أى قفل غير مغلق جيداً يقلل من كفاءة الشفاط)
3.
شغل الشفاط وتأكد أنها شغالة .
(إختبر ضغط الهواء حتى ترى أنه يصل إلى
الدرجة الصحيحة ووقفى الشفاطة حتى تحتاجيها)
4. إختبر جهاز شفط التخدير وكذلك القساطر الخاصة به لتتأكد أنها صالحه للإستعمال فى التخدير.
(ذلك يوفر لك الوقت فى نهاية العملية)
5. فى بداية العملية التمريض المعقم تقدم نهاية الخرطوم المعقم إلى التمريض المناول .
6. التمريض المناول تأخذ طرف الخرطوم من نهايته وتوصله بالشفاط من الموصل الخاص بالشفاط .
7. لا تجذبى خرطوم الشفاط إسأل التمريض المعقم تطول لك الخرطوم حتى تتمكنى من توصيله .
(لأن ذلك قد يزعج أو يعمل مشكلة فى منطقة العملية)
8. التمريض المعقم تزود الخرطوم بماسك فوطة . (لتمنع الخرطوم من أن ينزل من المنطقة المعقمة وتلوثه)
9. - تغطى الخرطوم بملاية صغيرة . (لتحاشى إشتباك الخرطوم بالألات)
10. الجهاز لا يستمر شغال أثناء العملية بصفة مستمرة ولكن بالتعليمات .
(التمريض الغير معقمة تكون جاهزة دائماً عندما يطلب منها تشغيله .)
11. إخبرى فريق الجراحه عند إمتلاء الشفاطة .
12. بعد خرطوم
الشفاطة لا يمكن للتمريض المعقم أن تنقله من جهة إلى أخرى وتغير وضعه وإذا إحتاجت
النقل من جنب إلى جنب فيجب تغيير الخرطوم بآخر جديد معقم .
(حتى
تمنع تلوث المنطقة المعقمة)
13. إذا حدث أى تلوث أثناء العملية للخرطوم فيجب تغييره فوراً. (حتى نتلاشى تلوث التعقيم)
14. التمريض المعقم لا يلمس ماسك الفوط التى يمسك بها الخرطوم بل يغير كذلك ماسك الفوط .
(تأكد من أنك لم تلمس طرف الماسك الذى خرم الملاءة .)
15. التمريض الغير معقم تناول الأشياء الغير معقمة . (لأنه غير معقم)
16. تأكدى أنها لم تلمس جوانتى التمريض المعقم .
17. التمريض المعقم تضع فوطة صغيرة مكان الكلبس ما كان موضوعاً .
18. الخرطوم الجديد يوضع مكان القديم حسب الوضع المطلوب ويمسك بماسك كلبس .
19. فى نهاية العملية :
أوقفى عمل الشفاطة .
خذى الخرطوم من التمريض المعقم .
إخرجى الخرطوم من الشفاطة .
إمسكى الناحيتين المفتوحين إلى أعلى وضعيهم فى كيس القاذورات المخصص لذلك .
(لتتجنبى أن يسقط أى دم أو إفرازات أخرى ما زالت بداخل الخرطوم على الأرض)
20. يجب أن تكون شفاطة التخدير معدة وبها الخراطيم والقساطر اللازمة وشغالة .
21. عند إكتمال العملي وقبل أن تتخلص من السائل الذى بزجاجة الشفط :
تأكدى أن طبيب التخدير أو الجراح فى حاجة إلى معرفة قياس كمية الشفط أم لا .
إغسلى جهاز الشفط بمحلول مطهر .
خذى زجاجات الشفط إلى المنطقة الغير نظيفة .
فضى محتويات الزجاجة وشدى عليها السيفون ثم ضعى فى المكان الذى تم فيه التخلص من المحتويات مادة مطهرة (الكلور) .
يجب أن تشطف الزجاجات أولاً بماء بارد. (لأن الحرارة تجلط البروتين)
22. خراطيم الشفاطة يجب أن تغسل أولاً بماء بارد .
تجفف جيداً .
من المستحسن تعقيم الزجاجات والخرطيم التى إستعملوا وسيتم استعمالهم من جديد .
إذا كان هذا غير ممكن بالنسبة للزجاج يجب إستعمال مطهر
23. إرسليهم للتعقيم أو إرجعيهم إلى العمليات للإستعمال.
24. لا تضعى ماء أو مطهر فى الزجاجات .
(الإحتفاظ بماء أو مطهر فى الزجاجات أمر لا داعى له إذا كانت الزجاجات قد غسلت وطهرت جيداً من الحالات كما أن كمية سائل غير معقم موجود بالزجاجة قبل بداية العملية تمنع قياس الدم المفقود من المريض أثناء العملية).
- البذل الصدرى بنظام تحت الماء Water Seal Chest Draining System
الأدوات اللازمة :
◾ زجاجات معقمة للبزل الصدرى ونوصلها كاملة .
◾ (نظام البذل يمكن أن يركب بواسطة التمريض المعقم أو التمريض الثاني التى يجب أن تضع جوانتى معقمة وتحافظ على نظام التعقيم)
◾ شريط لاصق.
◾ ماء مقطر.
◾ أنبوبة مطاطية.
الإجراء :
1. نظام الزجاجة الواحدة :
1. ضع الماء المقطر داخل الزجاجة إلى أن يصل حوالى 5سم كمية الماء بالضبط يجب أن تسجل على قطعة بلاستر وتوضع على مستوى أى بعد أن يكمل الجهاز ويوصل بالأنبوبة الصدرية للمريض .
2. دخل أنبوبة زجاجية طويلة من خلال فتحة واحدة وأخرى قصيرة من الفتحة الأخرى . (الأنبوبة الطويلة يجب أن تكون تحت مستوى الماء بحوالى 2سم)
3. ضع غطاء مطاطى فى قمة الزجاجة والأنبوبة الطويلة يجب أن تكون مثبتة بحيث يكون نهايتها تحت مستوى الماء. (هذا ليمنع دخول الهواء إلى التجويف الصدرى)
4. الأنبوبة الثانية تعمل كتنفس للهواء وهى أقصر الأنبوبتين . (تعتبر تنفس للهواء الذى يخرج من الرئتين)
5. تأكدى أنها ليست تحت مستوى الماء وأنها مفتوحة للهواء.
6. ضع صمام حول أعلى الوصلات حول مدخل أنبوبة البذل داخل الغطاء المطاطى حيث أنه يذهب إلي داخل الزجاجة . (لمنع دخول الهواء إلى الجهاز)
7. الصمام المطاطى يكون بجانب الأنبوبة هذا ويمكن أن يكون مع المريض طوال الوقت .
(الصمام لإغلاق الأنابيب أثناء تفريغ الزجاجات أو تحريك الجهاز أو عند تحرك المريض)
8. ضع شريط لاصق على الزجاجة هذا يمكن أن يستخدم لتسجيل مستوى البزل وعدد مراته .
2. نظام الزجاجتين:
1. نضع الجهاز بنفس الطريقة التى وضعنا بها الزجاجة الواحدة بواسطة أنبوبة موصلة بالمريض الانبوبة الصدرية 2سم تحت مستوى الماء .
2. الأنبوبة الثانية توصل على الأنبوبة الأولى فى الغطاء المطاطى للأنبوبة الثانية .
3. الصمام المطاى فى الزجاجة له ثلاث فتحات الفتحة الوسطى تكون للمقياس الذى يتحكم فى الضغط .
4. الفتحة الثالثة تكون للأنبوبة والأنابيب التى تكون موصلة بالشفط إذا كان الجراح أشار به .
5. الزجاجة الثانية يجب أن تحتوى على الأقل 5..سم ماء (أنبوبة زجاجية يجب أن تكون من 1.سم – 2.سم فى الماء)
6. ضع بلاستر حول الوصلات .
7. ضع أنبوبة مطاطية داخل واحدة من الزجاجتين.
8. ضع قطعة من البلاستر بطول الزجاجة لنسجل مستوى البذل والوقت. (كمية الشفط الخارجية من الصدر تحدد بواسطة طول الأنبوبة على سطح الماء)
9. البذل الصدرى عادة يكون حوالى 1.سم – 2.سم .
10. نثبت الأنبوبة المطاطية بواسطة بلاستر فى جانب الزجاجة الأولى لتسجيل مستوى البذل والوقت .
3. نظام الثلاث زجاجات :
1. الزجاجة الأولى توصل بالمريض بواسطة الأنبوبة الصدرية ولا تحتوى على ماء وهى فقط لتجميع البذل من المريض.
2. الغطاء المطاطى له فتحتين . (هذا يكون للمحافظة على نظام تحت الماء ).
3. أنبوبة مارة من خلال الغطاء المطاطى وموصلة بالأنبوبة الصدرية والفتحة الأخرى بها أنبوبة موصلة وتكون تحت الماء.
4. نقيس كمية الماء المقطر داخل الزجاجة الثانية وهى يجب أن تحتوى ماء كافى للأنبوبة الموصلة بها لتكون مغطاه بالماء 2سم تحت المستوى .
5. الغطاء المطاطى للزجاجة الثانية به فتحتين :
6. واحدة للأنبوبة التى تكون تحت الماء والثانية توصل على الأنبوبة الثانية .
7. تملأ الزجاجة الثالثة بحوالى 5..سم على الأقل ماء معقم.
8. الغطاء المطاطى للزجاجة الثالثة له ثلاث فتحات الأنبوبة الأولى : تخرج من الزجاجة وتوصل بالزجاجة الثانية والفتحة الثانية يكون بها مقياس للتحكم فى الضغط .
- كيفية التعامل مع أخذ عينات الباثولوجي من المريض فى غرفة العمليات
الأدوات المطلوبة :
إناء للعينة يجب أن يكون له فتحة كافية لإدخال العينة وبه محلول فورمالين أو أى مادة حافظة من قسم الباثولوجى .
ورقة التعريف (معلومات عن المريض)
تقرير طلب الباثولوجى
الإجراء :
1. عند أخذ العينة من المريض:-
التمريض المعقم يجب أن تحصل على موافقة الجراح على أن تضع العينة داخل الإناء المخصص للعينة. (لأن الجراح يرغب فى فحص العينة قبل وضعها فى الإناء أحياناً)
2. سؤال الجراح عن الوصف الصحيح لما يجب تسجيله على ورقة التعريف .
3. التمريض المعقم يقوم بإستعمال جفت لإلتقاط العينة ووضعها فى حوض كلوى .
( يستعمل الجفت وذلك لمنع كثرة النقل باليد مما يسبب تلف العينة.)
4. لا توضع العينة ابداً على قطعة قطن .
5. التمريض الثاني تأخذ الحوض الكلوى الذى به العينة وتأخذ الجفت .
6. تستعمل الجفت لوضع العينة فى الإناء .
7. تتأكد من وجود مادة حافظة كافية لتغطية العينة .
8. يجب أن توضع العينة فى المادة الحافظة بأسرع ما يمكن.
(لمنع جفاف العينة أو تغيير تركيبها يدون المادة الحافظة)
9. التمريض الثاني عليها كتابة :-
o إسم المريض بالكامل ورقم المستشفى .
o السن.
o إسم العينة .
o التاريخ والوقت على ورقة التعريف وتضعها على الإناء .
o إذا لم تكن متأكدة من العينة أو من مكانها تسأل التمريض المعقم.
(المعلومات الغير صحيحة يمكن أن تسبب تشخيص غير صحيح)
10. بعض العينات تستلزم النقل بطريقة خاصة.
11. المزرعة يجب أن تذهب فى الحال إلى المعمل ولا يوضع عليها فورمالين .
12. بعض العينات التى يكون بها شك أن تكون ورم سرطانى يجب ألا يوضع عليها فورمالين وأن ترسل فوراً للمعمل .
13. عندما يكون هناك أى شك يسأل الجراح أو إخصائى الباثولوجى .
14. بعد إنتهاء الجراحة يجب أن يكمل الجراح طلب الباثولوجى.
15. ما عدا حالة فحص قطع مثلج متجمد يجب ألا تترك العينة خميرة العمليات إلا بعد إنتهاء العملية .
16. تفاصيل العينة مثل :
o التاريخ.
o إسم المريض - المستشفى .
o طبيعة العينة .
17. يجب أن تنقل إلى السجل تسجيل العينات قبل إرسالها.
18. دفتر تسجيل العينات يجب أن يرسل إلى قسم الباثولوجى مع العينة ويوقع إخصائى الباثولوجى.
( لتجنب فقدان العينة) .
القطاع المتجمد
1. قسم الباثولوجى يجب أن يخطر قبل إرسال العينة .
(لتجنب التأخير فى قسم الباثولوجى)
2. الصورة الصحيحة للباثولوجى يجب أن تملأ بواسطة الجراح قبل أن يتعقم .
( لتجنب تأخير إرسال العينة )
3. إناء العينة يجب أن يكون جاف بدون فورمالين أو مادة حافظة .
4. إناء العينة يجب أن توضع عليه البيانات بدقة بواسطة التمريض الثاني.
( لتجنب تأخير إرسال العينة) .
5. العينة سوف تتسلمها التمريض الثاني وتضعها بداخل الإناء الجاف بواسطة جفت .
( لتجنب العدوى التمريض الثاني).
6. يجب أن ترسل فوراً إلى قسم الباثولوجى مع طلب الباثولوجى.
- إجراءات التخلص من عضو أو جزء مبتور بالعمليات
المعدات اللازمة :
· جردل للأكياس البلاستيك .
· 2 كيس بلاستيك كبير .
· بطاقة لكتابة المعلومات الخاصة بالمريض.
· بلاستر .
الإجراء :
1. يحرر العضو من المكان المعقم إلى التمريض المناول يجب أن ترتدى جونتى و يقوم برفع الفوطة الخضراء والمشابك التى إستعملت فى لف العضو .
2. وضع العضو فى كيس بلاستيك مزدوج يمنع تسرب السوائل إلى الخارج
3. يضع التمريض المناول العضو فى كيس بلاستيك داخل كيس بلاستيك آخر ثم تقفلهم جيداً.
(لحماية التمريض من التلوث)
4. يجب لبس القفازات أثناء تداول العضو.
5. يجب الحرص الشديد فى كتابة البيانات
6. يجب كتابة الأتى على بطاقة المريض :
إسم المريض .
رقم المستشفى .
التشخيص.
7. يوقع الجراح على الورقة وبدون أى ملاحظات أو أوامر إلى المعمل تلصق البطاقة على اللفه .
8. يؤخذ بعد ذلك العضو إلى المعمل أو القسم المخصص في أسرع وقت للتخلص منه.
9. لا يجب تركه فى غرفة العمليات لأنه يتحلل بسرعة.
- مضاعفات العمليات الجراحية
مضاعفات التخدير :
* السكتة القلبية ( cardiac arrest ) .
* السكتة الدماغية ( Stroke ) .
* التهاب الرئة ( pneumonia ).
مضاعفات أي عملية جراحية :
* احتباس البول (Urinary Retention)
* التهاب الجرح ( wound infection )
* جلطة في الساق ( Deep vein thrombosis)
مضاعفات مصاحبة لعملية جراحة شق الصدر:
أ- تورم الرئة ( Pulmonary edema ) وعلاماتها:
* صعوبة في التنفس (Dyspnea) .
* صوت تشقق وفقاعة عند فحص الصدر بالسماعة .
(Crackle , bubbling sound of the chest )
* ازرقاق اللون ( Cyanosis ).
* لون البصاق وردي ومزبد ( pink , frothy sputum ) .
هذه العلامات يجب أن تؤخذ في الاعتبار ويبلغ الطبيب المعالج مباشرة
ب- نقص الأكسدة (Hypoxia) وعلاماتها:
* قلة الراحة ( restlessness ) .
* زيادة في عدد ضربات القلب ( Tachycardia ).
* زيادة في عدد التنفس ( Tachypnea ).
* ارتفاع في ضغط الدم ( Hypertension ).
ج- النزيف بعد العملية (Post Operative Bleeding) وعلاماتها:
* زيادة في كمية السوائل (دموي) الناتجة من أنبوبة الصدر .
* زيادة في عدد ضربات القلب (Tachycardia) .
* انخفاض في ضغط الدم(Hypotension) .
* الشعور بالضيق(Anxiety) .
* قلة الراحة (Restlessness) .
* شحوب في اللون (Pallor) .
* انخفاض في الهيموجلوبين.
د- التهاب الرئة (Pneumonia) وعلاماتها :
* إنخماص أو همود الرئة(Atelectasis) .
* ارتفاع في درجة الحرارة (Fever) .
* تغير في لون وطبيعة البصاق(Opacification or coloring of the sputum.
هـ- خلل في نبضات القلب (Cardiac dysrethemia) علاماتها :
* إحتشاء قلبي (Myocardial infarction)
* قصور في القلب (Heart failure)
و- ناسور في القصبة البلوري (Bronchopleural fistula) :
ويحدث ذلك عندما يحصل تسرب وفتحة في منطقة الجذعة .
(Disruption of a bronchial suture, bronchial stump leak)
* اضطرابات في التنفس .
* الكحة المفاجئة مما ينتج عنها سوائل دموية .
في هذه الحالة يوضع المريض على جهة العملية , ويوضع له أنبوبة للصدر إذا لم يكن لديه واحدة وقد يحتاج هنا تدخل جراحي .
مضاعفات عمليات الأنف و الأذن و الحنجرة :
1- آلام في الأذن بعد استئصال اللوزتين أو اللحمية وهذا شئ طبيعي لأن العصب الذي يُغذي الحلق يُغذي قبل ذلك الأذن، فيشعر المريض بالألم في الأذن .
2- قد يحث التهاب في الأذن الوسطى بعد استئصال اللحمية أو اللوزتين لذا يجب فحص المريض للتأكد من ذلك .
3- نزيف قد يحدث في أول أربعة وعشرين ساعة بسبب سقوط أحد غرز الخياطة، وقد يحدث بعد خمسة أيام أو أكثر بسبب التهاب في مكان الجرح.
4- ضعف فى عضلات الوجه .
المضاعفات الناجمة عن إصلاح طبلة الأذن :
وهذه المضاعفات يمكن أن تشمل :
– الأضرار التي لحقت العصب الوجهي .
– الأضرار التي لحقت عظام الأذن الوسطى الخاص بك ، مما تسبب في فقدان السمع
– دوخة
– شفاء غير مكتمل من الثقب في طبلة الأذن الخاصة بك
– فقدان السمع المعتدل أو الشديد
– كوليستيرولي (نمو الجلد غير طبيعي وراء طبلة الأذن الخاص بك)
أتهابات بالأذن الوسطى .
التعرض الشديد للعدوى .
مضاعفات استئصال الرحم :
-1- مشاكل التخدير مثل الدخول في غيبوبة أو الحساسية من المواد المخدرة أو مشاكل في التنفس.
2- حدوث تلوث بالجرح.
3- توقف مؤقت لنشاط الأمعاء.
4- حدوث جلطات بالساق بعد العملية من طول فترة النقاهة بالفراش.
5- حدوث نزيف اثناء أو بعد العملية.
6- انخفاض حاد في العلاقة الجنسية او الرغبة في الجنس بعد الجراحة.
7- آلام بالبطن أو أثناء الجماع بعد الجراحة.
8- إصابة أحد الأعضاء المجاورة أثناء العملية مثل المثانة أو الأمعاء أو شريان رئيسى.
9- قد يسبب ربط الحالب عن طريق الخطأ في فشل وظيفة الكلى او ما يسمى الفشل الكلوي.هذه الحالات نادرة وتتراوح نسبتها من 2.2٪ إلى 3٪ اعتمادا على طريقة اجراء عملية الاستئصال اذا كانت من البطن، بالمنظار، أو عن طريق المهبل. الإصابة عادة ما يحدث في الحالب القاصي ,ختام لفي,الرباط القمعي أو على شكل الحالب الذي يعبر تحت الشريان الرحمي.
مضاعفات الولادة القيصرية :
1- ألم الحوض المزمن مرتبطة بوجود التصاقات.
2- الالتصاقات للأمعاء الدقيقة.
3- النزيف الرحمى .
4- جلطة بالساق .
5- جلطة رئوية .
مضاعفات أستئصال المبيض :
1- تعرض مكان العملية للعدوى .
2- النزيف يحدث بالاساس في منطقة الجراحة، نتيجة لضرر موضعي قد يصيب الانسجة. يمكن ان يحدث النزيف فورا بعد الجراحة، خلال الساعات الـ 24 التي تلي العملية، في الحالات التي يشتد بها النزيف، يجب ايقافه بالوسائل الجراحية (عملية اخرى لكي او ربط الاوعية الدموية النازفة).
3- مخاطر التخدير الحساسية من أدوية التخدير. في حالات نادرة جدا، من الممكن ان يحصل رد فعل خطير يؤدي الى هبوط في ضغط الدم (صدمة تاقية – Anaphylactic shock).
4- الاصابة المعوية - بسبب قربها من منطقة الحوض.
5- اصابة المثانة - نظرا لقربها من جدار الرحم والمبيضين.
6- أ صابة في الحالب - نظرا لقربه من الشريان المؤدي الى الرحم. نادرة.
مضاعفات أستئصال الثدى :
1- تتضمنُ مخاطرُ التخدير العام الغَثيان والقيء .
2- وعدَم القدرة على التبوّل بشكلٍ طبيعيّ وشقوق الشفتين وتكسّر الأسنان والتهاب الحلق والصُّداع.
3- وتشمل المخاطر الأكثر خُطورة للتخدير العام النوبات القلبية والسكتات الدماغية والتهاب الرئة.
4- تحدث جلطات دمويّة في الرجلين بسبب عدم الحركة في أثناء وبعد الجراحة. وهي تتسبّب بتورّم الرجل وحدوث ألم فيها.
5- الجلطات الدمويّة من الرجل وتذهب إلى الرئتين حيث تتسبّب بضيق النفس وألم صدري وربما الموت. وقد يحدثُ ضيق النفس أحياناً دون إنذار
6- عدوى، عميقة أو على مُستوى الجلد. قد يحتاجُ علاج العدوى العميقة إلى أخذ مُضادات حيويّة طويلة الأجل، وربَّما للجراحة.
7- النزيف إما أثناء الجراحة أو بعدها وقد يَحتاجُ ذلك لنقلِ دم أو لعملية أخرى. قد تتجمّع السَوائل تحت الجلد، وهو ما يُعرف باسم "التورُّم المَصليّ". وقد يكون هناك ضرورَة لتفريغ هذا السائل بإبرة أو بعملية أخرى. قد يتسبّب التورُّم المصلي بانفتاح الشق الجراحي.
مضاعفات التوسيع والكحت للرحم :
1- انتشار العدوى .
2- رد فعل سلبي على التخدير العام المطلوب خلال العملية الجراحية أو من الأجهزة نفسها، حيث يتم تنفيذ هذا الإجراء على نحو أعمى (دون استخدام أي تقنية للتصوير بالموجات فوق الصوتية أو للرؤيه داخل الرحم مثل منظار الرحم).
3- ألتصاقات داخل الرحم والنزيف.
- التخلص من الجاون والقفازات بعد العملية Removing Gown & Gloves after the Surgery
الإجراء:
1. يخلع الجاون والقفاز قبل مغادرة غرفة العمليات .
( لمنع إنتشار الميكروب)
2. يحل التمريض المناول رباط الجاون .
3. قبل خلع القفاز يخلع الكتف الأيمن باليد اليسرى أو العكس .
(يخلع الجاون أولاً لعدم لمس مكان ملوث باليد)
4. يشد الكم من الخارج إلى الداخل
(عدم لمس الجاون من الخارج)
5. إمسك الكتف الثانى باليد الثانية لخلع الجاون .
(شد الكم من الداخل الى الخارج)
6. لف الجاون وإطوية على أن تكون الأماكن الغير نظيفة من الداخل وضعه فى مكانه المخصص
7. بعد ذلك إخلع القفازات
من الداخل الى الخارج
إقلب القفاز عند الخلع
8. بأصابع اليد إخلع باقى القفاز مع عدم لمسه من الخارج.
(لعدم لمس خارج القفار المتسخ باليد)
9. تخلص من القفاز فى الكيس الاحمر .
10. يقوم التمريض بارسال الآلات الى التعقيم لتنظيفها وتعقيمهاويتم وضعها فى صينية الآلات .
11. توضع صينية الآلات بعد ذلك فى كيس بلاستيك أحمر ، تقفل ويوضع عليها تكت مبين به أنها آلات ملوثة تكون جاهزة لنقلها إلى التعقيم المركزى.
12. أى أصناف من البلاستيك أو المطاط أو معدن إستخدمت أثناء العملية مثل خرطوم التخدير ، أو معدات يجب غسلها جيداً وتطهرهاويتم التعقيم المركزى.
(لتجنب إنتشار التلوث)
13. زجاجة الشفط وأى خرطوم شفط يعطى للتمريض المناول فى الخارج التى تمسكه بقفاز .
14. تفرغ بعد ذلك الزجاجات فى بلاعه خاصة مع ملاحظة عدم سكب محتويات الزجاجة .
15. تنظف الزجاجات بعناية بمنظف ومطهر الجراثيم ثم تجفف
16. تشطف خراطيم الشفط بماء بارد أولاً ثم بالمنظف والمطهر.
17. إغسلها وإشطفها جيداً ويجب دعكها من الخارج بالمنظف ويتم تطهيرها بمطهر قبل أن تترك حجرة العمليات.
شكل يوضح خطوات خلع القفازات
شكل يوضح المناطق المعقمة والغير معقمة فى الرداء الجراحي

- أنواع النظافة لغرفة العمليات
التنظيف اليومى لغرفة العمليات
Daily Cleaning of the Theater
الأدوات اللازمة :
- فوط نظيف.
- فرش نظيف .
- موب وجردلين ، واحد به مياه وصابون والثانى به مياه للشطف .
- جردل به ماء ومحلول مطهر.
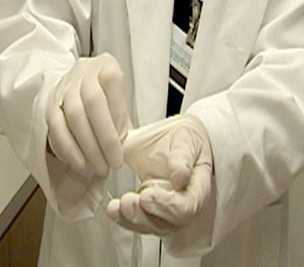
الإجراء :
1. يقوم العامل يوميا صباحا بتنظيف الحوائط وترابيزة العمليات والأرض وحوض التعقيم بإستخدام الماء والصابون وفوطة نظيفة وجافة ويقوم بغسلها وتجفيفها والحفاظ عليها فى المخزن الخاص بأدوات النظافة ويقم بالتخلص من الماء الناتج عن عملية التنظيف .
2. يقوم العامل بتنظيف برطمات الشفط والكشافات وضغاطات البيتادين بالماء والصابون ثم تطهيرها بالكلور بتركيز 5000جزء فى المليون.
3. يقوم العامل بين الحالة والأخرى بإخراج النفايات من غرفة العمليات بعد ربطها وكتابة رقم الغرفة عليها
4. يقوم العامل بتنظيف ترابيزة العمليات وتطهيرها بإستخدام كلور مخفف بنسبة 5000جزء فى المليون .
5. يقوم التمريض المناول بتنظيف وتطهير ترابيزة الالات وجهاز التخدير قبل وبعد الإجراء الجراحى بإستخدام كلور مخفف بنسبة 5... جزء فى المليون.
6. العامل يقوم فى حالة الإنسكابات الدموية بإتباع تعليمات الإنسكابات الدموية كما هو مبين فى السياسة الخاصة بالإنسكابات الدموية.
7. يقوم العاملين بجناح العمليات بعمل جرد اسبوعى لجناح العمليات بالكامل يشمل الحوائط والأسطح والأرضيات .
التنظيف الإسبوعى لغرفة العمليات
Weekly Cleaning Of The Operating Theater
الأدوات اللازمة:
· فوط نظيفة.
· فرشاه حادة .
· موب وجردلين ، واحد به مياه دافئة ومطهر والثانى للشطف .
· جردل به مياه ومطهر .
(هذا الإجراء يستحسن أن يقوم به شخصين.)
الإجراء :
1. نظف الاثاث جيداً بما فى ذلك الاشياء المثبته فى الحائط أو السقف . (لعدم لمس خارج القفاز المتسخ باليد)
2- ضع الاثاث فى وسط الغرفة .
3- نظف الحائط مبتدأ من المدخل بجانب الباب ، إبدأ من أعلى متجهاً إلى أسفل نظف بحركة دائرية ، نظف الأبواب والشبابيك . (لعدم لمس خارج القفاز المتسخ باليد)
4- ضع الأثاث فى جانب الغرفة بجوار الباب.
5- نظف نصف الأرضية ثم أشطفها وجففها.
6- ضع كمية من الماء ومحلول مطهر على الأرض بين المكان النظيف والمكان الذى لم ينظف بعد ومر الأثاث فوق المحلول المطهر .
7- نظف النصف الثانى من الغرفة بنفس الطريقة.
8- نظف جميع الأدوات التى استعملت فى التنظيف. (لا يجب إستعمال أدوات غير نظيفة)
إزالة مخلفات العمليات بعد الإنتهاء من الحالة
الأدوات المستخدمة :
· كيس خاص بالملايات فى العمليات قبل بداية العملية
الخطوات المتبعة :
1. إزالة الملايات المستخدمة بعد الجراحة .
2. بمجرد إنتهاء العملية التمريض المعقم أو الجراح سوف يزيل الأغطية من على المريض مثل أن ينزع عن نفسه الجاون والجوانتى .
3. سوف يتأكد من فك الإسورة المعدنية فى يد المريض .
4. للتأكد من ضياع هذه المشابك المعدنية وذلك لتسهيل عمل المغسلة
5. يتأكد من إزالة المشابك المعدنية المثبتة على الأغطية المعقمة التى على المريض.
6. يتأكد من إزالة كل المشارط المستخدمة من على المريض.
7. يجب إزالة الجاون يلف من الناحية الملوثة إلى الناحية المقابلة لوضعه فى الكيس الخاص به .
8. كل الأشياء المستخدمة والملايات والأدوات والآلات والإناء والجهاز المستخدم لتعليق المحاليل يجب إزالته وتنظيفه وإعادته على الوضع الصحيح.
9. بعد إزالة كل الملايات من على المريض توضع فى الحقيبة الخاصة بعد ذلك يطوى الكيس أو الحقيبة وتزال كل الأشياء الغير نظيفة لتكون جاهزة لرجوعها إلى المغسلة.
(للحماية والوقاية من إنتقال العدوى والميكروبات من حالة إلى حالة أخرى)
10. لا يتم إزالة أى ملايات من غرفة العمليات قبل إنتهاء العملية .
11. إذا إستخدم إناء بلاستيك أو معدنى لوضع الملايات والأشياء المستعملة يجب عليها غسلها بالمنظفات قبل إستخدامها.
(وذلك لتلافى العدوى والميكروبات وإنتقالها من عملية لعملية أخرى أو من مريض لآخر)
12. يستخدم وعاء أزرق خاص بالملايات لكل عملية كيس بلاستيك نظيف يستخدم لكل عملية واحد نظيف
(لمنع إنتقال العدوى من عملية لآخرى لتلافى إنتقال العدوى من عملية لآخرى)

- نقل المريض فى حالة الوفاة من وحدة العمليات
الإجراء :
1. يكتب الجراح أو طبيب التخدير تقرير عن سبب الوفاة فى ملف المريض.
2. يرفع الممر الهوائى إن وجد ولا تترك أى أنابيب أخرى بما فى ذلك جهاز المحاليل والدرانق .
3. وضع غيار قطن على أى جرح موجود أو أماكن بها إفرازات.
(لعدم خروج أى من التحاليل من الجسم لتركها للمعمل الباثولوجى)
4. يخلع جميع الملابس ويضع الجثمان فى الوضع السليم على الظهر .
5. تغلق العينين والفم وتربط برباط شاش حول الذقن للرأس.
(لا تترك مفتوحة للمحافظة على شكل الوجه)
6. ينظف جسم المتوفى من أى إفرازات .
7. يوضع الجثمان فوق الملاية الشاش مع وضع غيار من القطن تحت فتحة الشرج فى التناسلية.
8. يوضع غيار عريض فى حالة نزول إفرازات من الشرج.
9. يفرد الذراعان بجانب الجثة.
10. يربط الكعبين للأقدام برباط شاش ويغطى .
11. يتم غطاء الجثة بعد الإنتهاء .
12. تثبت الملاية بعد طيها من الوسط بشريط لاصق عليه بيانات المتوفى بما فيها وقت الوفاة .
( لتعريف الجثة )
13. يطلب التروللى الخاص بالمشرحة .
14. ترسل الجثة للمشرحة مع الوضع فى الإعتبار تثبيت الرأس وتغطية الجثة بملاية خارجية .
( بعد مرور ساعتين من الوفاة ).
- الأدوية المستخدمة فى وحدة العمليات
أيزوبتن
الاسم العلمي: ( فيرباميل ) Verapamil
تصنيف الدواء : محصرات قنوات الكالسيوم
الفئة : أمراض القلب و الشرايين
يعتبر من الأدويه التي تعمل على قنوات الكالسيوم في عضلة القلب والأوعيه الدمويه بحيث يخفض تدفق الكالسيوم ، كما يؤدي إلى إبطاء التوصيل الذي يتم من خلال العقدة الأذينية البطينية، وبالتالي يخفض من سرعة نبضات القلب ويقلل من مقاومة الأوعية الدموية لتدفق الدم . بحيث تعمل على إنقاص قوة ضخ القلب وإرخاء الأوعية الدموية وتستعمل في حالات ارتفاع الضغط الدموي والذبحة واضطراب النظم .
أمساك, فَرْطُ تَنَسُّجِ اللِّثَة (تضخم اللثة), تجمع السوائل في الأطراف ,زله في الرئه, طفح، صداع، إعياء، دوخة، غثيان.
قد تحدث اعراض نادرة: من بينها تجمع سوائل في الرئه، إنخفاض في ضغط الدم، فقدان الشعر,ألام في الصدرِ، سوء هضم، تَتشنّجُ عضلة, طفح, إرتفاع الإنزيماتِ الكبديةِ, تطوير أَو تدهور عجزِ القلب.
ردود أفعال فرطِ الحساسية التي تَتضمّنُ إلتهابَ جلد إحمرارِ المتعدّد الأشكالِ، إلتهاب كبد، تضخّم الثة.
فرط
حساسيه للفيرباميل ,او بالتزامن مع حاصرات بيتا .
هبوط في ضغط الدم (ضغط الدم الإنبساطي اقل من 90 مم زئبق( ,
صدمه قلبية المنشأ ,
خفقان بطيني ,
بطء ملحوظ في ضربات القلب,
فشل القلب,
امبول للحقن 2 مل , 2.5 مغ /مل
بابافيرين
تصنيف الدواء : موسع الاوعية الدموية
الفئة : أمراض القلب و
الشرايين
بابافيرين ينتمي إلى مجموعة من الأدوية تسمى موسعات الأوعية الدموية . موسعات الأوعية الدموية تسبب في توسع الأوعية الدموية، وبالتالي زيادة تدفق الدم.
ما هي موانع استعمال بابافيرين:
احصار كامل للعقدة الأذينية البطينية في القلب . فرط الحساسية للدواء.
ما هي الأعراض الجانبية ل بابافيرين:
الإمساك؛ إسهال ؛ الدوخة؛ الصداع وفقدان الشهية، ألم، وتورم ، أو احمرار في موقع الحقن ، اضطراب في المعدة
ما هي الاشكال الدوائية ل بابافيرين:
كبسولات 150 ملغ (إفراز حسب الوقت) محلول الحقن 30 ملغ / مل
الاحتياطات :
يستخدم بحذر في المرضى الذين يعانون من اختلال كبدي خفيف إلى معتدل، لا ينصح في حال ضعف الكبد الشديد. الحمل : يجب استشارة الطبيب و استخدامه فقط عندما تكون الفائدة أكثر من الخطر.
فنتانيل او دوروجيسيك
مسكن ألم ينتمي لمجموعة من العلاجات تسمى الأفيونات أو العلاجات المخدرة، يستخدم في علاج أنواع الألم المتوسطة إلى الشديدة، حيث يعمل على تثبيط ستقبلات الألم في الجهاز العصبي المركزي.
قد يسبب العلاج نوعاً من الإدمان في حال استخدامه بجرعات كبيرة و/أو لفترات طويلة، و قد يلاحظ المريض ازدياداً مضطرداً في مقدار أو تكرار الجرعة الكافية لتخفيف الألم بسبب اعتياد الجسم على العلاج
يستخدم العلاج في: مسكن للألم و مخدر كعلاج مساعد في التخدير السابق للعمليات الجراحية المختلفة.
ما هي الأعراض الجانبية لفنتانيل:
من أعراض العلاج الجانبية: غثيان، تقيؤ، امساك دوار، نعاس صداع تعب أو اعياء انتفاخ في الأطراف (اليدين و القدمين)
ما هي موانع استعمال فنتانيل او دوروجيسيك:
يمنع استخدامه في: المرضى الذين أظهروا فرط الحساسية للعلاج أو لأي مكون آخر من مكوناته حالات ارتفاع الضغط داخل القحف (ارتفاع ضغط السائل الموجود داخل الجمجمة، و الذي قد ينتج عن اسباب متنوعة مثل الرضخ أو بعض أنواع العلاجات) وجود مرض أو هبوط شديد في الجهاز التنفسي حالات الشلل اللفائفي (شلل في الأمعاء) فشل شديد في الكبد أو الكلى كما لا ينصح باستخدامه في المرأة الحامل لفترات طويلة.
بروبوفول
ينتمي العلاج إلى مجموعة من العلاجات تسمى المخدرات العامة، حيث يستخدم في التخدير/التبنيج العام للمرضى قبل و أثناء العمليات الجراحية أو في بعض الإجراءات الطبية المؤلمة أو المؤذية. يجب إعطاء العلاج تحت إشراف طبيب مختص بالتخدير.
تصنيف الدواء : بنج عام
الفئة : تخدير
ما هي موانع استعمال بروبوفول:-
يمنع استخدامه في الأشخاص الذين يعانون من الحساسية للبروبوفول أو أي مكون آخر من مكونات العلاج، كما يمنع استخدامه في المرضى الذين يعانون من حساسية البيض أو مشتقاته، فول الصويا أو منتجاته، و في الحالات التي تمنع فيها عملية التخدير العام..
ما هي الأعراض الجانبية ل بروبوفول
من أعراض العلاج الجانبية: ألم، حرقة، أو وخز في مكان الحقنة إنخفاض ضغط الدم حكة، طفح جلدي صعوبة أو إنقطاع النفس حركات تلقائية
ما هي الاشكال الدوائية ل بروبوفول
يتوفر العلاج على شكل مستحلب للحقن الوريدي بتركيز 10 مغ /مل ( بحجم:20 ، 50 و 100 مل.
كيتامين
ينتمي كيتامين إلى مجموعة من العلاجات تسمى المخدرات العامة، حيث يستخدم في التخدير/التبنيج العام للمرضى قبل و أثناء العمليات الجراحية أو في بعض الإجراءات الطبية المؤلمة حيث يؤثر العلاج بشكل مباشر على الجهاز العصبي المركزي فيفصل المريض عن العالم المحيط به , ويجب إعطاء العلاج تحت إشراف طبيب مختص بالتخدير.
تصنيف الدواء : بنج عام
الفئة : تخدير
يستعمل في عملية الحث على التخدير قبل البدء بالعملية، و للمحافظة على التخدير في أثنائها
يمنع استخدام العلاج في الاشخاص الذين أظهروا الحساسية للكيتامين، أو المرضى الذين يشكل إرتفاع ضغط الدم (والذي قد يسببه العلاج) خطراً على صحتهم.
ما هي الأعراض الجانبية ل كيتامين
من أعراض العلاج الجانبية (الشائعة): أعراض تظهر على المريض بعد استيقاه من البنج مباشرة: ارتباك، هذيان، هلوسة، حالة مشابهة للحلم) ازدوج في الرؤية حركات نفضية في العضلات دوار، نعاس غثيان، تقيؤ، فقدان الشهية أرق
ما هي الاشكال الدوائية ل كيتامين
يتوفر العلاج على شكل سائل للحقن الوريدي أو العضلي بتركيز: 10 مغ/مل (حجم 20 مل) 50 مغ /مل (حجم 10 مل) 100 مغ /مل (أحجام 5 أو 10 مل.
نورايبينيفرين
هو عبارة عن مادة طبيعية تفرز من قبل الخلايا العصبية. وتنتج تأثيرات واسعة النطاق على مناطق كثيرة من الجسم وغالبا ما يشار إليه بوصفه "المكافحة أو الهروب"، كما أنه مسؤول عن رد فعل الجسم على المواقف العصيبة. النورادرينالين ينتج عادة تأثيرات مثل زيادة معدل ضربات القلب، ارتفاع ضغط الدم ، وتمدد واتساع الممرات الهوائية في الرئتين وضيق في الأوعية الدموية في الأجهزة غير الضرورية. النورادرينالين يعمل عن طريق حفز المستقبلات التي توجد في جميع أنحاء الجسم. عندما يحقن في الوريد. يستخدم النورادرينالين لاستعادة ضغط الدم إلى وضعها الطبيعي في حالات الطوارئ عندما يكون ضغط الدم قد انخفض بشكل ينذر بالخطر. تحفز مستقبلات ألفا في الشرايين والأوردة والمستقبلات بيتا 1 من القلب، مما يؤدي إلى تضيق الأوعية المحيطية وتنشيط معدل ضربات وانقباض القلب . توسع الأوعية التاجية يحدث ثانويا لتحسين انقباض عضلة القلب .
تصنيف الدواء : منشط القلب
الفئة : أمراض القلب و الشرايين
العائلة الدوائية: محفز مستقبلات الفا و بيتا.
ما هي موانع استعمال نورايبينيفرين
· في المرضى الذين يعانون من فرط الحساسية للدواء او احد مكوناته.
· نقص السوائل المؤقت حتى يتم تعديل الوضع .
· تخثر الأوعية الدموية المساريقي أو الطرفية ما لم يكن إعطاؤه ينقذ الحياة.
· عموما لا يعطى أثناء التخدير بسكلوبروبان و هالوثان
· نقص الأوكسيجين و زيادة ثاني أوكسيد الكربون .
ما هي الأعراض الجانبية ل نورايبينيفرين
· صداع.
· بطء معدل ضربات القلب.
· ارتفاع ضغط الدم .
· عدم كفاية تدفق الدم مما يؤدي إلى انخفاض مستويات الأكسجين في أنسجة الأطراف ، والذي قديؤدي الى الغرغرينا.
ما هي الاشكال الدوائية ل نورايبينيفرين
· محلول للحقن الوريدي : 1 مغ/مل.
ثيوبنتال او إنترافال
ينتمي العلاج إلى عائلة الباربيتيورات، يرتبط بمتقبلات خاصة في مواقع متعددة من الجهاز العصبي، مما يثبط عمل القشرة الحسية في الدماغ و يقلل من النشاط الحركي و يسبب شعوراً بالدوار و النعاس و التنويم، كما يعمل كمضاد للاختلاج عند استخدامه بجرعات عالية. قد يسبب العلاج ادماناً نفسياً و جسدياً؛ لا يصرف العلاج إلا بوصفة طبيب مختص و لا ينصح باستخدامه لفترات طويلة. يجب إعطاء العلاج تحت إشراف طبيب مختص بالتخدير.
تصنيف الدواء : باربيتيورات
الفئة : تخدير
ما هي موانع استعمال ثيوبنتال او انترافال
يمنع استخدامه في الأشخاص الذين يعانون من الحساسية للثيوبنتال، أو للباربيتيورات بشكل عام، أو لأي مكون آخر من مكونات العلاج، أو الذين يعانون من مرض إعتلال شديد في القلب أو الشرايين، أو المصابين بإعتلال في الدم يسمى البرفرية، أو الذين يعانون من حالة ربو قصبي شديدة (حالة ربو مستمر).
ما هي الأعراض الجانبية ل ثيوبنتال او انترافال
· صداع، دوار، نعاس
· غثيان، تقيؤ
· فقدان الشهية
· عسر هضم
· طفح جلدي
ما هي الاشكال الدوائية ل ثيوبنتال او انترافال
يتوفر العلاج على شكل مسحوق للحل والحقن الوريدي (على شكل ملح الصوديوم): 250 مغ،400مغ،500مغ،1غم، 2,5 غم، 5 غم
نيتروجليسرين
هو من النيترات.
يعمل على توسيع الأوعية الدموية.
يصاب الشخص بألم الصدر عندما يحتاج الجسم إلى كميات اكسجين أكبر ، فيقوم الدواء بتوسيع الأوعية الدموية للسماح للدم بالتدفق بسهولة.
وهذا يقلل من الجهد الذي يبذله القلب و كمية الأكسجين التي يحتاجها.
تصنيف الدواء : موسع الاوعية الدموية
الفئة : أمراض القلب و الشرايين
ما هي الاحتياطات ل نيتروجليسرين
تعاني من حساسية من ادوية، اغذية او مواد أخرى.
تتناول مشروبات كحولية.
لديك تاريخ مرضي لامراض القلب مثل فشل القلب، تضخم القلب، سكتة قلبية، فرط نشاط الدرقية ، سكتة دماغية، نزيفغ دماغي او اصابة رأس حديثة.
تعاني من فقر الدم ، انخفاض ضغط الدم، جفاف، انخفاض جم الدم.
يجب الحذر عند استخدام العلاج لفئة كبار السن.
قد يسبب العلاج التحمل حيث يصبح الجسم محتاج لجرعات اكبر من الدواء للحصول على نفس التأثير
ما هي الأعراض الجانبية ل نيتروجليسرين
دوار
صداع
هالوثان
ينتمي العلاج إلى مجموعة المخدرات العامة، حيث يعمل على تخدير الجهاز العصبي المركزي بحيث يفقد المريض الوعي بشكل يسمح بإجراء العملية، و عادةً ما يستخدم العلاج مع علاجات أخرى عادةً للحصول على مفعول أفضل.
يجب إعطاء العلاج تحت إشراف طبيب مختص بالتخدير
تصنيف الدواء : بنج عام (بالاستنشاق)
الفئة : تخدير
العائلة الدوائية: المخدرات المهلجنة
لا يُوصى به في حالة التوليدِ بسبب الخطرِ المتزايدِ للنزيفِ بعد الولادةِ (بإستثناء حالات معينة يحددها الطبيب)
ما هي الأعراض الجانبية ل هالوثان
إنخفاض في ضغط الدم غثيان و تفيؤ (يلاحظ بعد الاستيفاظ من التخدير) رُعاد أو ارتعاد
معلومات استخدام هالوثان
هذا الدواء يعطى من القبل المختصين فقط عن طريق استنشاقة. يجب اخبار الطبيب اذا كان هناك تاريخ للاصابة بالتهاب الكبد,او اليرقان.
أمينوفيللن
أمينوفيلين هو مثبط غير انتقائي لإنزيم فسفودايستراز، يعمل على إرخاء العضلات الملساء المبطنة للمجاري التنفسية (موسع للقصبات)، و يقلل من استجابة الرئتين لمسببات الحساسية وغيرها من المواد التي تسبب تضييق المجاريالتنفسية مما يسبب إراحة للعضلات في الرئتين والصدر، توسيع المجاري التنفية و بالتالي السماح للمزيد من الهواء في الدخول.
تصنيف الدواء : الأدوية
الموسعة للقصبات الهوائية
الفئة : أمراض الجهاز
التنفسي
العائلة الدوائية: الكزانتينات ومشتقاتها ( أدوية مشتقات الثيوفيلن)
الحساسية للأمينوفيلن,او للمواد المستخدمة في المركب.
ما هي الأعراض الجانبية ل امينوفيلن
القلب والأوعية الدموية: الرفرفة، عدم انتظام دقات القلب. -الجهاز العصبي المركزي: تغيرات السلوك (الأطفال)، الصداع، والأرق، والتهيج، والتشنجات العصبية. - ردود الفعل من حساسية الجلد، التهاب الجلد التقشري. -الجهاز الهضمي: الإسهال، الغثيان، التقيؤ -العصبية والعضلية والهيكلية: الرعاش -الكلوية: إدرار البول .
ما هي الاشكال الدوائية ل امينوفيلن
محلول للحقن: (25 مغ/مل). اقراص:100مغ ,225مغ , 350 مغ. سائل فموي:105مغ/5مل.
ميلرينون أو بريماكور
· يعمل على خلايا عضلة القلب وبعض الأوعية الدموية.
· يعمل من خلال تثبيط عمل إنزيم الفسفودايستراز.
· فسفودايستراز ينظم عادة تدفق الأملاح إلى داخل وخارج خلايا العضلات.
من خلال إعاقة عمل فسفودايستراز، هذا الدواء يسبب زيادة في كمية الكالسيوم التي تدخل خلايا عضلة القلب.وهو ما يؤدي إلى زيادة قدرة خلايا عضلة القلب .
- يسبب ايضا توسيع الأوعية الدموية، مما يقلل من الضغط على القلب.
تصنيف الدواء : منشط
القلب
الفئة : أمراض القلب و الشرايين
العائلة الدوائية: مثبط
الإنزيم فسفودايستراز
فرط الحساسية لاي من مكونات الدواء الإستخدام المتزامن مع إناميرينون.
ما هي الأعراض الجانبية ل ميلرينون
صداع دوار طفح جلدي انخفاض ضغط الدم رعاش ، غالبا في الايدي الحساسية المفرطة صعوبات في التنفس بسبب ضيق في الشعب الهوائية ألم في الصدر (الذبحة الصدرية) عدم انتظام ضربات القلب.
ما هي الاشكال الدوائية ل ميلرينون
محلول : 10مغ/10مل.
نيوستجمين
يثبط العلاج مفعول إنزيم الأستيل كولين إستراز مما يثبط عملية تحطيم الناقل العصبي أستيل كولين (و الذي يعمل كحلقة و صل بين الجهاز العصبي و العضلات الهيكلية و ينظم حركتها)، و بالتالي إطالة و زيادة مفعوله في الجسم، الأمر الذي يلزم لعلاج عدد من الحالات المرضيّة.
تصنيف الدواء : مثبط
الأسيتيل كولين استراز
الفئة : الأمراض
العصبية
العائلة الدوائية: طرفي
يمنع استخدامه في المرضى الذين أظهروا فرط الحساسية للعلاج أو للبروميد أو لأي مكون آخر من مكوناته، كما يمنع استخدامه في المرضى الذين يعانون من انسداد في الجهاز الهضمي أو في المسالك البولية.
ما هي الأعراض الجانبية ل نيوستجمين
من أعراض العلاج الجانبية: صداع، نعاس غثيان، تقيؤ، تقلصات البطن إزدياد ملحوظ في عملية التبول تعرق بارد، الشعور بالدفء أو الوخز في الأطراف طفح جلدي (حفيف))
ما هي الاشكال الدوائية ل نيوستجمين
يتوفر العلاج على صورة: محلول للحقن معبأ في امبولات بتركيز 0,5 مغ / مل، 1 مغ/مل أقراص بجرعة 15 مغ.
كالسيوم
الكالسيوم هو معدن نحتاجه لكثير من وظائف الجسم، وخاصة تكوين العظام .
يمكن للكالسيوم أيضا ربط المعادن الأخرى مثل الفوسفات، ويساعد في إزالتها من الجسم. يستخدم الكالسيوم للسيطرة على مستويات الفوسفات لمنع وصولهم بنسب مرتفعة جدا في الأشخاص الذين يعانون من الفشل الكلوي.
منتجات الألبان هي
واحدة من المصادر الأكثر شيوعا للكالسيوم، والناس الذين يعانون من حساسية اللاكتوز
هم خطر زائد من نقص الكالسيوم.
تصنيف الدواء : مكملات غذائية
الفئة : أمراض العضلات والعظام و المفاصل
لا تستخدم هذا الدواء إذا كان لديك مستويات عالية من الكالسيوم في الدم
أو إذا كنت تأخذ أيضا الديجوكسين.
ما هي الأعراض الجانبية ل كالسيوم
الحصول على المساعدة الطبية في حالات الطوارئ إذا كان لديك أي من هذه العلامات الحساسية: احمرار؛ صعوبة في التنفس؛ تورم الوجه، والشفتين واللسان، أو الحلق. الأقل حدوثا، مثل الآثار الجانبية الخطيرة: الغثيان والقيء وفقدان الشهية؛ الإمساك، جفاف الفم أو زيادة العطش. أوالتبول أكثر من المعتاد.
كلوريد البوتاسيوم
يستخدم كلوريد البوتاسيوم كمكمل لعلاج نقص نسبة البوتاسيوم في الجسم.
ما هي موانع استعمال كلوريد البوتاسيوم
فرط الحساسية لأي من مكوناته. ارتفاع بوتاسيوم الدم جميع أشكال الدواء الصلبة عن طريق الفم من كلوريد البوتاسيوم يمنع استخدامها في المرضى الذين يعانون من أي سبب سواء كان في هيكل، أو مرضي (على سبيل المثال، خزل المعدة السكري) أو دوائي (استخدام عوامل مضادات الكولين أو غيرها من الأدوية )تسبب توقيف أو تأخير في مرور قرص من خلال القناة الهضمية.
ما هي الأعراض الجانبية ل كلوريد البوتاسيوم
غالبا لا تحدث الأعراض الجانبية. الأعراض الجانبية الأكثر شيوعا من استخدام املاح البوتاسيوم عن طريق الفم : الغثيان القيء،وانتفاخ البطن، آلام في البطن ، الإسهال. هذه الأعراض هي نتيجة لتهيج الجهاز الهضمي ، ويمكن تقليلها من قبل أخذ الجرعة مع وجبات الطعام، أو تخفيض الكمية التي تؤخذ في الوقت الواحد.
ما هي الاشكال الدوائية ل كلوريد البوتاسيوم
أقراص كلوريد البوتاسيوم : 600 ملغ كلوريد البوزتاسيوم (أي ما يعادل 8 ميلي مكافئ). 750 ملغ كلوريد البوتاسيوم (أي ما يعادل 10 ميلي مكافئ). سائل كلوريد البوتاسيوم عن طريق الفم، 40 ميلي مكافئ لكل 15 مل. محلول للحقن : التركيز 2 ميلي مكافئ / مل 10 ميلي مكافئ، 20 ميلي مكافئ ، 30 ميلي مكافئ ، 40 ميلي مكافئ ، 60 ميلي مكافئ.
ايزوفلوران
ينتمي العلاج إلى مجموعة من العلاجات تسمى المخدرات العامة، حيث يستخدم في التخدير/التبنيج العام للمرضى قبل و أثناء العمليات الجراحية أو في بعض الإجراءات الطبية المؤلمة أو المؤذية. يستنشق العلاج عبر الأنف، و يعمل على تثبيط/تخدير الجهاز العصبي المركزي بحيث يفقد المريض الوعي بشكل يسمح بإجراء العملية، و عادةً ما يستخدم العلاج مع علاجات أخرى عادةً للحصول على مفعول أفضل. يجب إعطاء العلاج تحت إشراف طبيب مختص بالتخدير.
تصنيف
الدواء
: بنج عام (بالاستنشاق)
الفئة
: تخدير
العائلة الدوائية
: المخدرات المهلجنة
.ما هي موانع استعمال ايزوفلورن
يمنع استخدامه في المرضى الذين أظهروا حساسية للأيزوفلورن أو للهالوجينات الأخرى، أو في المرضى الذين لديهم قابلية وراثية للإصابة بحالة "فرط الحرارة الخبيث".
ما هي الأعراض الجانبية ل ايزوفلورن
من أعراض العلاج الجانبية الأكثر شيوعاً: غثيان تقيؤ رُعاد أو ارتعاد انخفاض ضغط الدم
ما هي الاشكال الدوائية ل ايزوفلورن
يتوفر العلاج على شكل سائل معبأ في زجاجات ملونة تحتوي على 100 مل أو 250 مل من السائل
ادرينالين
الادرينالين يؤثر مباشرة على كلا المُستقبِلات ألفا والبيتا الادرينية بالخلايا العصبية ويعمل على زيادة سرعة وقوة انقباض القلب، وزيادة تدفق الدم الى العضلات والهيكل العظمي ويعمل على استرخاء العضلات الملساء في الشعب الهوائية وله دور هام في علاج الحساسية الحادة. ويمكن إنقاذ حياة المرضى في حالات الحساسية المفرطة. كما انها تستخدم عند توقف القلب.
تصنيف الدواء : الأدوية الموسعة
للقصبات الهوائية
الفئة : أمراض الجهاز التنفسي
ما هي موانع استعمال ادرينالين
ليس هناك موانع شديدة إلى استخدام الأدرينالينِ . ولكن يمكن ان تكون الحساسية للأدرينالين,او للمواد المستخدمة في المركب,اضطراب نظم القلب مانع لاستعماله. و يمنع استعمال قطرة الادرنالين للعين في حالة زرق الزاوية المغلق .
ما هي الأعراض الجانبية ل ادرينالين
الجهاز العصبي المركزي: الخوف، قلق ، صداع، دوخة, عصبية,هزل. -الجهاز الهضمي: الغثيان، تَقَيُّؤ. -القلب والأوعية الدموية: يُسبّبُ الأدرينالينُ تغييراتَ في مخطط كهربية القلب, اضطرابات في نظم القلب قَدْ يؤدي إلى الخفقانِ. كما انه يؤدي في المرضى المصابين بالقصورِ التاجيِ أَو بمرضِ نقصان تروية القلب إلى نوبة قلبيةَ بسبب زيَاْدَة العملِ القلبيِ وزيادة قصورَ التوزيعِ التاجيِ. الأدرينالين قَدْ يُسبّبُ اضطراب بطينيَ قاتلَ يتضمن ذلك عدم انتظام القلب خصوصاً في المرضى المصابين بمرضِ القلب العضويِ. -الحقن المتكرّر للأدرينالينِ يُمْكِنُ من أَنْ يُسبّبَ نخرَ بسبب انقباض وعائيِ في موقعِ الحقنَ.
ما هي الاشكال الدوائية ل ادرينالين
محلول للزرق:1 مغ/1مل (1 :1000). محلول للزرق:0.1 مغ/مل (1 :10000)
محلول للاستنشاق الفموي1%(10 مع/مل) على شكل هيدروكلوريد.
رانتدين
رانيتيدين يمنع وصول الهيستامين إلى مستقبلاته (H2 ) و التي توجد على سطح خلايا المعدة المفرزة للحمض، و بالتالي يقلل من انتاج حمض الهيدروكلوريك.
تصنيف الدواء : محصر مستقبلات الهيستامين-2
الفئة : أمراض الجهاز الهضمي
ما هي استخدامات رانتدين
يستخدم العلاج في: علاج قرحة الأثني عشر علاج القرحة المعدية مرض الجزر المعدي المريئي (الارتجاع المريئي) الحالات المتميزة بفرط في افراز المعدة مثل متلازمة زولنغر-أليسون. التهاب المريء المؤتكل. كما يستعمل لتخفيف أعراض حرقة الفؤاد و عسر الهضم.
ما هي موانع استعمال رانتدين
يمنع استخدامه في المرضى الذين أظهروا فرط الحساسية للعلاج أو لأي مكون آخر من مكونات العلاج.
ما هي الأعراض الجانبية ل رانتدين
بشكل عام، أعراض العلاج الجانبية نادرة. من الأعراض الجانبية: صداع
ما هي الاشكال الدوائية ل رانتدين
يتوفر العلاج على صورة: اقراص:25 مغ، 75 مغ ,150 مغ ,300 مغ . اقراص فوارة: 150 مغ. محلول للحقن : 1 مغ/مل و 25 مغ /مل. شراب :15 مغ / مل.
فوروسيميد او اللازيكس
يمنعْ إعادة إمتصاصِ الصوديومِ والكلوريدِ في طرفِ صُعُود حلقةِ هنلي بالكلية و الأنبوبة الكلوية البعيدة . يقوم هذا الموقعِ باحتفاظَ تقريباً 20 % من رشّحَ الصوديوم، لذا فهي مدرّاتَ بول فعّالةَ. الفوريسميد يتفاعل مع نظام نقل الكلوريد و يسبب زيادة افراز الماء ، الكلور ، الصوديوم ، المغنيسيوم و الكالسيوم .
تصنيف الدواء
: مدرات البول
الفئة
: ارتفاع ضغط الدم
العائلة الدوائية: مدِرُّ البَولِ العُرْوِيّ
ما هي موانع إستعمال فوروسيميد
فرط الحساسية لفوروسيميد أو أي من مكوناته ، أو الحساسية
لسلفونيل يوريا .
انقطاع البول .
المرضى اللذين يعانون من انخفاض حاد في مستوى الصوديوم
أو اختلال الكهارل و المرضى اللذين يعانون من غيبوبة كبدية حتى تتحسن حالته.
ما هي الأعراض الجانبية ل فوروسيميد
انخفاض نسبة الصوديوم, نخفاض نسبة البوتاسيوم، جفاف، نقرس، دوخة , صداع , عدم وضوح الرؤيا, إنخفاض ضغط الدم، غثيان , إمساك , و قد يؤثر على السمع ( قد يسبب فقدان السمع بشكل مؤقت و خاصة عند لستخدامه بالحقن بالوريد أو بالعضل.
ما هي الاشكال الدوائية ل فوروسيميد
محلول للحقن : 10 مغ/مل
محلول للشرب : 40 مغ/5 مل ، 10 مغ/مل
اقراص : 20 مغ ، 40 مغ ، 80 مغ
اميودارون أو الكوردارون
يقوم بدور مثبط غير تنافسي لمستقبلات ألفا وبيتا الأدرينالية.
اميودارون هو دواء منظم لمعدل ضربات القلب.
ويستخدم لمساعدة الأشخاص الذين يعانون من اضطرابات في ضربات القلب التي تهدد الحياة.
يستخدم لعلاج عدم انتظام دقات القلب البطيني أو الرجفان البطيني.
تصنيف الدواء : الأدوية المضادة لإضطراب النظم القلبي
الفئة : أمراض القلب و الشرايين
ما هي موانع استعمال اميودارون
فرط الحساسية للدواء او احد مكوناته في المرضى الذين يعانون من إِحْصارُ القلْبِ الجيْبِي أُذيْنِي ( درحة الثانية او الثالثة ) المرضى الذين يعانون من صدمة قلبية المنشأ بطء ضربات القلب ( الا إذا كان المريض يستخدم منظم ضربات القلب الإصطناعي..
ما هي الأعراض الجانبية ل اميودارون
الشعور بالدوار أو التعب؛ الغثيان والتقيؤ وآلام في المعدة، الإمساك، وفقدان الشهية ؛ مشاكل في النوم (الأرق) ؛ الضعف، وانعدام التوازن أو وخز ، أو احمرار تحت الجلد.
ما هي الاشكال الدوائية ل اميودارون
محلول للحقن الوريدي : 50مغ/مل ، أقراص: 100مغ،200مغ،300مغ،400مغ
دوبامين
الدوبامين يحفز مستقبلات بيتا 1 في القلب ، ويسبب انقباضات أكثر اكتمالا وقوة . كما يعمل على مستقبلات ألفا (و هذا يعتمد على الجرعة) ويقوم بتأثير الدوبامين. يعمل عن طريق زيادة قوة ضخ القلب وتدفق الدم في الكل.
تصنيف الدواء
: منشط القلب
الفئة : أمراض القلب و
الشرايين
العائلة الدوائية: عامل محفز الأدرينالية
يمنع استخدامه
للمرضى الذين يعانون من ورم القواتم..
يمنع استخدامه
بوجود الرجفان البطين غير المعالج.
فرط الحساسية لهذا
الدواء
ما هي الأعراض الجانبية ل دوبامين
الأعراض الجانبية الأكثر شيوعا
:
سرعة ضربات القلب، الصداع، الغثيان، التقيؤ
ما هي الاشكال الدوائية ل دوبامين
محلول للحقن : 200مغ/5مل ، 50مغ/5 مل ، 40 مغ/5 مل
دوبيوتامين
يحفز مستقبلات بيتا 1 في القلب
، ويسبب تقلصات أكثر اكتمالا وقوة من دون زيادة كبيرة في معدل ضربات القلب أو ضغط
الدم.
تصنيف الدواء : منشط القلب
الفئة : أمراض القلب و الشرايين
العائلة الدوائية: عامل محفز
الأدرينالية
فرط الحساسية للدواء او اي مكوناته
ما هي الأعراض الجانبية ل دوبوتامين
صداع طفح
جلدي
ألم في الصدر (الذبحة الصدرية)
غثيان
دقات القلب غير طبيعية (عدم انتظام ضربات القلب)
التهاب جدار الوريد
انخفاض مستوى البوتاسيوم في الدم
حمى الخفقان
ضيق في التنفس
ما هي الاشكال الدوائية ل دوبوتامين
محلول للحقن الوريدي : 12.5 مغ/مل
بروتامين
يوقف عمل الهيبارين عن طريق
تشكيل مركب الهيبارين- بروتامين أي يرتبط بالهيبارين ويعادل تأثيره المضاد للتخثر
تصنيف الدواء : مضاد
للهيبارين
الفئة : أمراض القلب و الشرايين
فرط الحساسية لهذا الدواء
ما هي الأعراض الجانبية ل بروتامين
.
القلب والأوعية الدموية : انخفاض ضغط الدم، بطء القلب؛
انهيار الدورة الدموية
الجهاز العصبي : إنهاك
الجهاز الهضمي : الغثيان؛ القيء
الجهاز التنفسي : ضيق في التنفس، وذمة رئوية؛ ارتفاع ضغط
الدم الرئوي الحاد
الشعور بالدفء والهبات الساخنة وآلام في الظهر - فرط
الحساسية
ما هي الاشكال الدوائية ل بروتامين
محلول للحقن : 10مغ/مل
هيبارين
الهيبارين هو مانع تخثر الدم (تجلط الدم) الذي يمنع تشكيل جلطات الدم.
الهيبارين يعمل عن طريق تعطيل ثرومبين في عملية تخثر الدم.
يستخدم الهيبارين لعلاج الجلطات الدموية التي تشكلت بشكل غير طبيعي داخل الأوعية الدموية.
ويمكن أيضا استخدامه لمنع هذه الأنواع من جلطات الدم .
علاج و منع التَّخَثُّرُ المنتشر ُداخِلَ الأَوعِيَة يعطى الهيبارين عن طريق الحقن أو بالتنقيط في الوريد أو عن طريق الحقن تحت الجلد لعلاج ومنع هذه الأنواع من جلطات الدم.
والجرعة ومدة العلاج المستخدمة تعتمد على طبيعة التجلط .
تصنيف الدواء
: مضاد التخثر
الفئة
: أمراض القلب و
الشرايين
يمنع استخدامه في الحالات التالية : المرضى مع انخفاض عدد الصفائح الدموية الشديد في الدم المرضى الذين طوروا في السابق انخفاض في عدد الصفائح الدموية نتيجة للتناول الهيبارين . النزف النشط ما عدا التَّخَثُّرُ المنْتَثِر ُداخِلَ الأَوعِيَة المرضى الذين هم أكثر عرضة للنزيف من المعتاد ، على سبيل المثال بسبب اضطراب تخثر الدم الناعور القرحة الهضمية ضغط الدم المرتفع جدا عدوى جرثومية في صمامات القلب والبطانة المحيطة القلب (التهاب الشغاف الجرثومي) المرضى الذين كان لديهم في الآونة الأخيرة نزيف في الدماغ (النزيف الدماغي) ، مثل السكتة الدماغية النزفية المرضى الذين لديهم إصابة أو عملية جراحية مؤخرا في الدماغ والحبل الشوكي ، أو العينين المرضى الذين من المقرر أن يخضعوا لتخدير النخاعي أو فوق الجافية أو بزل قطني أمراض الكبد الحادة. لا تستخدم المنتجات المحتوية على كحول البنزيل كمادة حافظة لحديثي الولادة والرضع والنساء الحوامل أو المرضعات؛ فرط الحساسية لأي من مكوناته
ما هي الأعراض الجانبية ل هيبارين
نزيف ارتفاع مستوى البوتاسيوم في الدم انخفاض في عدد الصفائح الدموية في الدم تهيج مكان الحقن.
ما هي الاشكال الدوائية ل هيبارين
محلول للحقن : 1000 وحدة / مل ، 2500 وحدة / مل ، 5000 وحدة / مل ، 7500 وحدة / مل ، 10000وحدة / مل ، 20000 وحدة / مل ، 40000 وحدة / مل.
- المحاليل المستخدمة فى وحدة العمليات
محلول الملح : يستخدم فى حالات نقص السوائل بالجسم وبعد العملية
محلول ج 5% : الهبوط الحاد بالدورة الدموية وحالات الغيبوبة السكرية مع الانسولين
محلول ج 10% : الهبوط الحاد بالدورة الدموية وحالات الغيبوبة السكرية مع الانسولين
محلول ج25% : يستخدم فى حالات ما بعد الارتجاج بالمخ و الغيبوبة السكرية الناتجة عن قلة نسبة السكر
محلول الرنجر : فى حالات نقص السوائل
بيكربونات الصوديوم : و يستخدم فى حالات الزيادة الحمضية بالجسم ( توقف القلب و التنفس)
كلوريد البوتاسيوم : فى حالات نقص البوتاسيوم
الدم : كامل ( كرات حمراء - صفائح دموية - بلازما - معاملات التجلط) ويستخدم فى حالات صدمة نقص السوائل . النزيف ، نقص معاملات التجلط
بلازما : فى حالات الحروق ونقص البروتينات بالجسم
فامين : يحتوى على الاحماض الامينية و البروتينات و يعطى فى حالات نقص البروتينات الحاد وحالات الغيبوبة و العمليات الجراحية الكبرى ( عدم تناول الطعام لفترة طويلة )
انترالبيد : هو عبارة عن محلول به أحماض دهنية التى يحتاجها الجسم ( فى حالات الغيبوبة التامة - فى حالات نقص الكلسترول )
- الأدوات الجراحية
المقصات Scissors
التصنيف حسب النوع :
جميع أنواع المقصات تحتوي على حواف إما حادة أو كليلة . (A :حاد حاد ,B : كليل كليل). جميع الأنواع تمتلك شفرات إما مستقيمة أومنحنية.
شكل (1)

Mayo and Metzenbaum
مقصات Mayo (B) يستخدم لقطع الصفاقات السميكة والخياطات . مقصات Metzenbaum (A) رقيقة أكثر من مقصات Mayo.
وتستخدم لقص الأنسجة الرقيقة مقصات

ملاقط الأنسجة والخياطة Dressing and Tissue Forceps
الملاقط تتكون من سنين محمولتين مع بعضيهما على النهاية ومزودة بنابض لجعل السنين تفتحان عن بعضيهما .
الملقط يمكن أن يكون للنسج أو للضمادة .
ملقط الضمادة(Dressing Forceps) يحتوي على سنون ناعم .
ملقط الأنسجة (Tissue Forceps) يحتوي على سنون لقبض الأنسجة.
معظم الملاقط تحمل اسم المنشأ المصمم مثل ملقط اديسون .
ملقط الأنسجة Rat Tooth
أسنانه المانعة تحمل الأنسجة دون أن تنزلق يستخدم لحمل الجلد والأنسجة الكثيفة
شكل (2)

ملقط أديسون للأنسجة Adson Tissue Forceps
أله أسنان مشرشرة صغيرة على حافة القمة ملاقط اديسون النسيجية لها قمم رقيقة منشارية صممت بدقة لمسك الأنسجة بعناية .
شكل (3)

ملاقط الأنسجة المعوية Intestinal Tissue Forceps
ملاقط تنغلق عند استخدامها لجمع مسك الأنسجة Allis
ملقط نسيجي معوي : يستخدم لمسك الأمعاء والأنسجة والثرب والجلد .
شكل (4)

Babcoca ملقط نسيجي معوي
أسنانه المشرشرة أكثر نعومة من ملقط Allis له نهاية عريضة متسعة نحو الخارج مع قمة ناعمة ويستخدم لقبض الأحشاء المصابة برضوح ( الأمعاء والمثانة ) .
شكل (5)

ماسك اسفنجات Spong Forceps
ماسكات الأسفنجات يمكن ان تكون مستقيمة او منحنية ونهايتها إما مسننة أو ناعمة تستخدم لقبض الاحشاء المصابة برضوح ( أمعاء ، مثانة )
شكل (6)

قاطعات النزيف Hemostats
ملاقط مانعات النزيف Hemostatic forceps :
ملاقط تغلق عند الاستعمال . معظم قاطعات النزيف تحمل اسم المصمم (Kelly , holstead ,crila ) تستخدم لمسك وشد الأوعية الدموية .
تصنف حسب أحجامها و أشكالها وأحجام قممها :
قاطعات النزيف أما ان تكون منحنية او مستقيمة .
الشكل (7)
Kelly hemostatic forceps and mosquito hemostats
قاطع النزيف Kelly (b) .
قاطع النزيف mosquito (a) رفيع أكثر من (b) .
كلاهما مسنن مستعرض .
مقارنة بين نهايات قاطع النزيف كيلي وموسكيتو :
A : يحتوي على نهاية صغيرة
شكل (8)
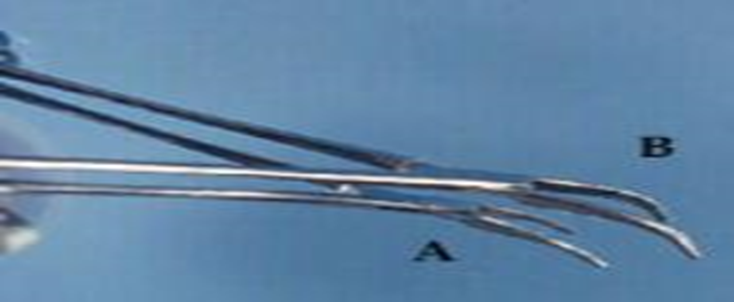
قاطع النزيف carmalt
يفضل استخدامه لمسك أوعية المبيض أثناء استئصال المبيض لان تسننه يكون بشكل طولاني .
شكل (9)

ماسكات الأمعاء Intestinal Forceps
ماسك الأمعاء دوين Doyen Intestinal Forceps
لها سنون طولية , تستخدم لمسك الأمعاء وسد تجويفها مؤقتا .
شكل (10)

اداة باير بايلورس Payr Pylorus Clamps
اداة هارسة للأمعاء و تستخدم لإغلاق طرف المعي عند استئصاله .
الشكل (11)

ماسكات الإبر Needle Holders
أداة تغلق أثناء الاستخدام و تستخدم لمسك الإبرة الجراحية أثناء خياطة الأنسجة هناك نوعيات جيدة مضاف إليها كاربيد التنجستن في قمتها .
شكل (12)
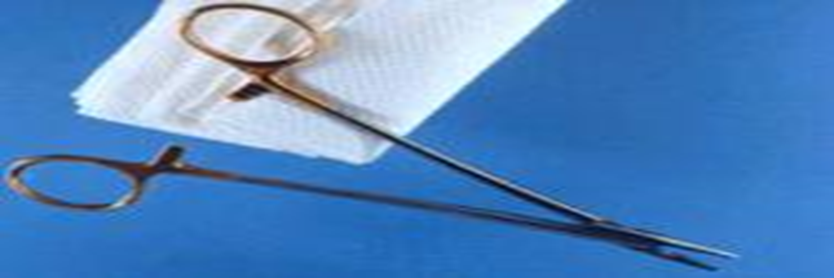
ماسك مايو Mayo – Hegar :
ثقيل مع تدريجات مفصلية معتدلة بدون حافة قاطعة .
ماسك أولسن Olsen – Hegar:
يتضمن عمل كل من الماسك والمقص ولكن من مساوي احتوائه على الحافة الحادة أنه يمكن ان يقطع ادوات الخياطة بشكل عرضي .
شكل (13)

مبعدات الجروح اليدوية Hand Held Retractors
أداة سين Senn :
لها حواف في نهايتيها و الحواف يمكن انتكون كليلة ( دقيقة او حادة اكثر).
تستخدم للصفاق .
شكل (14)

أداة هوهمان Hohman :
تستخدم لرفع الانسجة بعيدا عن العظم اثناء القيام بالتجبير .
شكل (15)

مبعدات الجروح الذاتية Self Retaining Retaraceors
مبعد جروح ويتلانر weitlaner :
حوافه يمكن أن تكون حادة أو كليلة و له أداة مثل أداة جمع التبن و لديه ماسك لتبعد النسج عن بعضها
شكل (16)

مبعد جروح غلبي Gelpi :
له طرف مستدق مفرد و لديه ماسك ليبعد النسج بعيدا عن بعضها .
شكل (17)

المشارط والشفرات Scalpels and Blades
المقابض handles :
مقبض قياس 3 ومقبض قياس 4
شكل (18)

مقابض وشفرات :
الشفرات قياس 10,11, 12, 15) ) تلائم المقبض قياس 3 و الشفرات قياس (22, 23) تلائم المقبض قياس4 وتستخدم غالبا عند الحيوانات الكبيرة.
شكل (19)
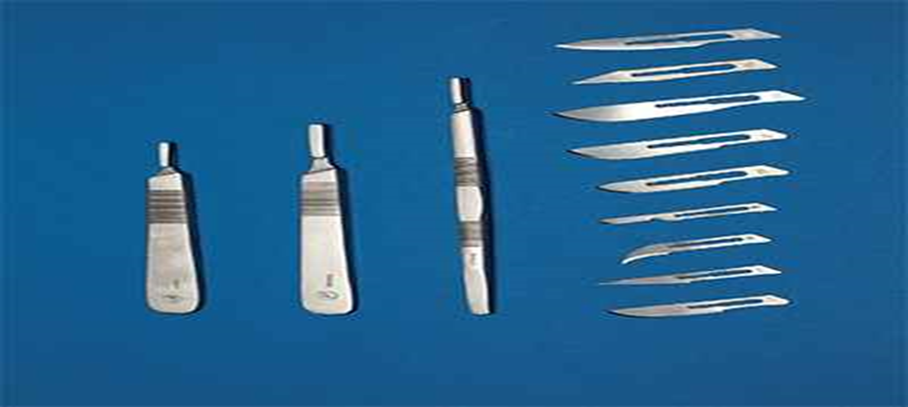
مشارط جاهزة للاستعمال Disposable Scalpel:
شكل (20)

حاملات فوط Towel Clamps
حامل الفوط يستخدم لحمل فوطة نظيفة على جلد الحيوان المريض ويمكن استخدامه لمسك الأنسجة .
ماسك فوط باك هوس backhaus towel clamp
ماسك منحني يغلق أثناء الاستخدام .
شكل (21)

المشارط scalpels :
المشرط يحمل بواسطة الابهام والوسطى والبنصر في حين يكون السبابة على الحافة العلوية لتوجيه المشرط و قطع ناعم طويل متواصل يسبب رضح أقل للنسج مقارنة بحركة القطع الطويل غير المتواصل.
شكل (22)

المشرط يجب ان لا يستخدم في الحركات الطعنية .
الشكل (24)


ترابيزة العمليات جهاز الصدمات الكهريائية

عربة الطوارئ جهاز تخدير

جهاز شفط متنقل جهاز لحفظ الدم

جهاز غازات الدم ممر هوائى

ماسك انبوبة حنجرية مناظير حنجرية

جهاز اشعة سينية C-RAM
مضخة للمحاليل عالية التركيز

ماهوكر منشار عظام

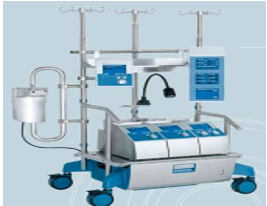
جهاز تدفئة المريض ماكينة القلب الصناعى

دياثرمى جهاز لحفظ الدم
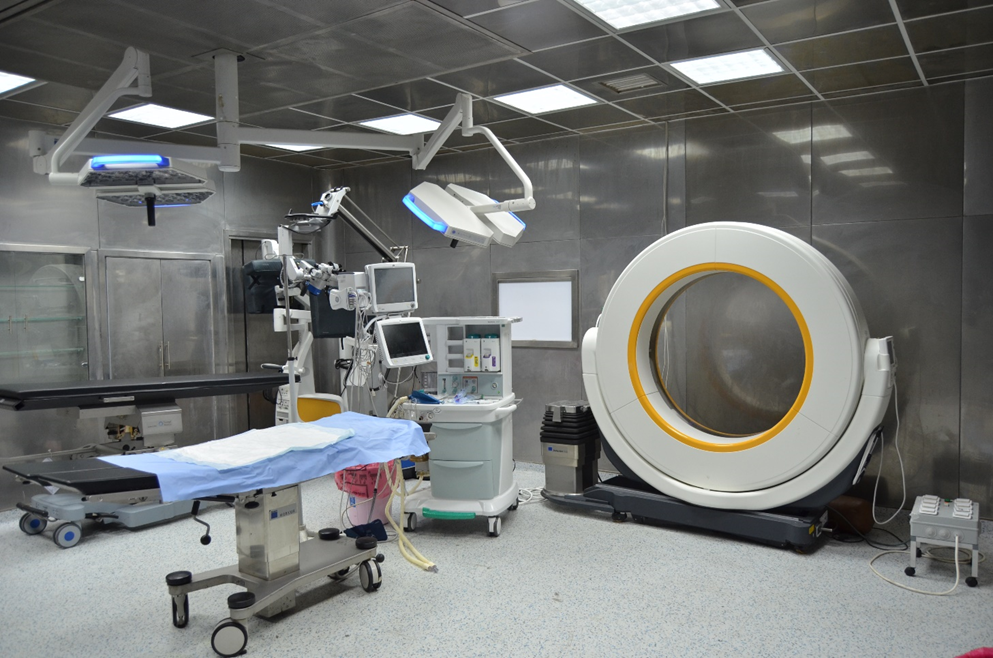
شكل1 لغرفة العمليات
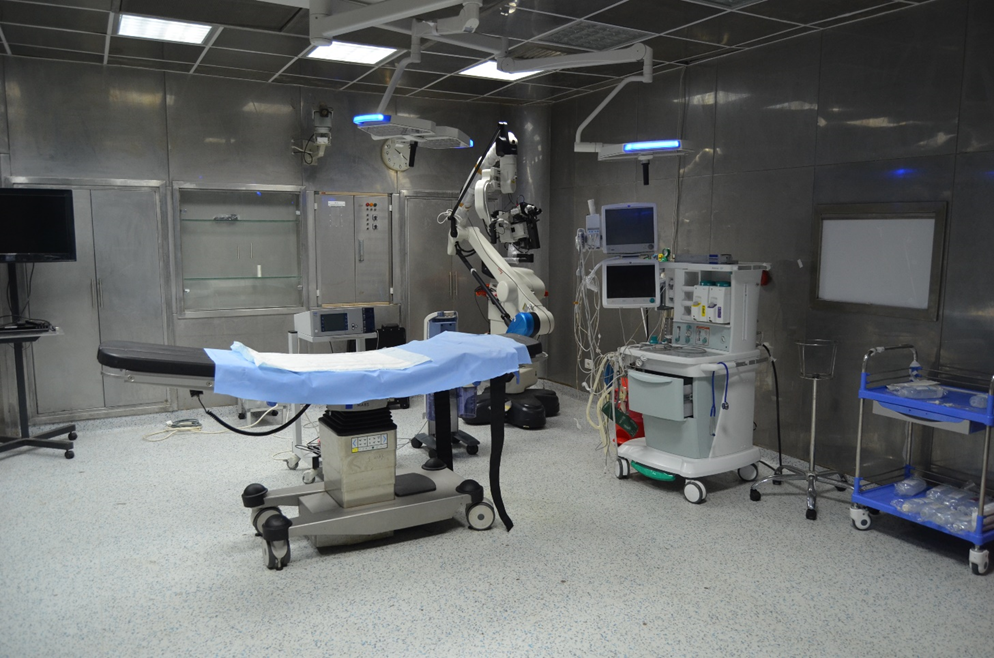
شكل2 لغرفة العمليات
خريطة قياس ضغط الدم
- المراجع
· تم إعداد أدلة إجراءات تمريضية لعام 2012 و تم تحديثها لعام 2017.
· دليل العمل الاجرائى بقسم الاستقبال والطؤارئ (الإداره المركزيه للتمريض).
· دليل العمل الاجرائى بقسم الرعايه المركزة (الإداره المركزيه للتمريض).
· دليل تدريب الممرضات بمجال الطوارئ.
· مشروع الامل الامريكى بالتعاون مع الهلال الاحمر المصرى.
· كتيب جودة الاجراءات التمريضية.
· دليلك الى الاساسيات ومهارات التمريض (الجانب المصري الكوري).
· منظمه الصحه العالميه (2012) : الأجراءات القانونيه التى تحكم زرع الاعضاء البشريه فى مصر متاح على الموقع الالكترونى www.emro.who.int/press-releases.html
· وزارة الخارجيه المصريه (2010): التجهيزات والاشتراطات الواجب توافرها فى غرف عمليات زرع اللاعضاء متاح على الموقع الالكترونى
www.mfa.gov.eg/Arabic/Ministry/TraffickinginPersons
summary: 2015 American Heart Association Guidelines Update
for Cardiopulmonary Resuscitation and Emergency Cardiovascular
Care. Circulation. 2015;132(18)(suppl 2). In press.
Hazinski MF, Nolan JP, Aicken R, et al. Part 1: executive summary
2015 International Consensus on Cardiopulmonary Resuscitation
and Emergency Cardiovascular Care Science With Treatment
Recommendations. Circulation. 2015;132(16)(suppl 1). In press.